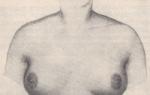
Как называется опухоль на. Злокачественное образование матки. Как называются злокачественные и доброкачественные новообразования
ОПУХОЛИ (новообразования, бластомы) - избыточные разрастания тканей, состоящие из изменившихся клеток организма, утративших свою обычную форму и функции. Особенностью их является то, что они продолжают размножаться и после прекращения действия факторов, вызвавших опухоль.
Разрастание опухолевых клеток происходит по особым законам. Новые свойства этих клеток передаются их потомству. Различают доброкачественные и злокачественные опухоли: доброкачественные растут, лишь раздвигая, (а иногда и сжимая) окружающие ткани, злокачественные же опухоли прорастают в окружающие ткани и разрушают их. При этом повреждаются сосуды, в них могут врастать опухолевые клетки, которые затем разносятся током крови или лимфы по организму и могут оседать в различных органах и тканях. В результате образуются метастазы - вторичные узлы опухоли, т. е. опухоль метастазирует.
При неполном удалении опухоль вырастает снова (рецидивирует). Доброкачественные опухоли не метастазируют, но могут быть опасны в связи со своим расположением. Примером может служить доброкачественная опухоль мозга, которая сдавливает те или иные его отделы, нарушая жизненно важные функция.
Возникновение опухоли в том или другом органе или ткани начинается с появления небольшой группы изменившихся и продолжающих изменяться клеток. Развитие опухоли протекает постепенно, в нем различают несколько стадий. Разрастания, непосредственно предшествующие злокачественной опухоли, называются предопухолевыми, или предраковыми.
Стадийность развития опухоли и возможность повышения ее злокачественности привели к понятию «прогрессии» опухоли. В ходе прогрессии повышается независимость опухоли от регулирующих систем организма.
В процессе метастазирования различают несколько этапов:
- проникновение опухолевых клеток в сосуды;
- их перенос током крови или лимфы;
- приживление и разрастание перенесенных клеток на новом месте с развитием опухолевого узла.
Каждый из перечисленных этапов - непременное условие для развития последующего, но не каждый из них всегда переходит в следующий. Поэтому процесс метастазирования может оборваться на любом этапе, а появление метастазов является следствием осуществления всех этапов данного процесса. Это свидетельствует о важной роли общего защитного (иммунного) состояния организма в развитии опухолевого процесса, что составляет предмет исследований специальной дисциплины - иммунологии опухолей.
Опухоли состоят из паренхимы и стромы.
Паренхима - собственная ткань опухоли, составляющая главную ее массу и определяющая ее рост и характер.
Строма состоит из соединительной ткани; в ней проходят питающие опухоль сосуды и нервы.
В названии опухоли отражается их тканевая принадлежность: частица «ома», т. е. окончание слова «бластома», присоединяется к названию той или иной ткани; например, опухоль из хряща называется хондробластомой, или хондромой, из волокнистой соединительной ткани - фибромой, из мышечной ткани - миомой, из жировой ткани - липомой и т. д.
Некоторые опухоли сохраняют особые, исторически закрепившиеся за ними названия. Так, злокачественная опухоль из соединительной ткани называется саркомой, потому что на разрезе ее ткань напоминает рыбье мясо (по гречески «саркос» - мясо). Злокачественную эпителиому называют карциномой, раком, вероятно, в связи с тем, что первые наблюдения древних врачей относились к раку кожи или молочной железы, прораставшему в окружающие ткани тяжами, напоминающими клешни рака.
Во многих странах, по примеру Франции, термином «рак» называют все злокачественные опухоли независимо от их тканевого происхождения. В России и ряде других стран раком принято называть лишь злокачественные опухоли, развивающиеся из эпителия. Иногда опухоль именуют по органу, из которого они происходят, или по определенной его части (например, гепатома - опухоль из печеночных клеток, инсулома - из клеток островков поджелудочной железы, меланома - из клеток, вырабатывающих пигмент меланин).
Патологоанатомическая классификация опухолей основывается на принадлежности их к той или иной ткани. Например, различают эпителиальные, соединительнотканные, мышечные опухоли и ряд других.
Эпителиальные опухоли делятся на происходящие из железистого эпителия и плоского. Если при морфологическом исследовании в опухоли видны структуры желез, она называется аденомой, а злокачественная - аденокарцикомой.
Соединительноканные опухоли, в зависимости от вида ткани, разделяют на фибромы, липомы, хондромы, остеомы.
Особую группу составляют опухоли из кроветворной ткани. В настоящее время к новообразованиям относят и лейкозы. При некоторых формах лейкоза наблюдаются местные разрастания измененных клеток кроветворной ткани в костном мозге, селезенке, лимфатических узлах, печени, почках. При других же формах наблюдается «белокровие», т. е, резкое увеличение содержания измененных белых кровяных телец в крови.
Если злокачественная опухоль не была своевременно распознана и не было проведено должное лечение, прогрессирование опухоли, ее метастазирование, разрушение жизненно важных органов, нарушение деятельности пищеварительной системы и органов дыхания, малокровие вследствие постоянных кровотечений из распадающейся и изъязвленной ткани, наконец, общее отравление организма продуктами распада опухоли и нарушения обмена веществ могут привести к значительному истощению - кахексии.
Опухоли описаны не только у животных всех классов и видов, но и у растений, хотя у последних они в ряде случаев отличаются от опухолей животных по своей биологической сущности. У различных видов животных встречаются разные опухоли с неодинаковой частотой. Так, у некоторых видов птиц (кур) часты своеобразные саркомы, обладающие свойством перевиваться фильтратами.
Лучше всего изучены опухоли человека, домашних и лабораторных животных, особенно мышей, крыс, хомячков, собак. Частота тех или иных О. у различных животных и человека различна. Так, например, у людей, в частности у мужчин, чаще всего встречаются злокачественные опухоли желудка, легких, пищевода, прямой кишки, а у женщин - молочных желез, матки.
Между тем у домашних и лабораторных животных рак желудочно-кишечного тракта развивается чрезвычайно редко. У крыс саркомы наблюдаются чаще, чем у мышей, у собак часто встречаются опухоли молочных желез, как правило сложного строения. Злокачественные опухоли чаще поражают людей пожилого возраста. Однако и у детей встречаются, например, тератомы, т. е. новообразования из эмбриональной (зародышевой) ткани, опухоли из нервной ткани, лимфатической ткани, своеобразные опухоли почек (так наз. опухоль Вильмса), различные сосудистые новообразования.
Проблема опухолей имеет социальное значение: от них погибают люди преимущественно зрелого возраста. Представляет она и теоретический интерес - корни ее уходят в выяснение общебиологических проблем наследственности и молекулярной патологии.
Сведения о заболеваемости и смертности от злокачественных опухолей собираются и обрабатываются во многих странах. В России существует обязательная регистрация больных злокачественными опухолей, что дает возможность изучать их распространенность в различных регионах страны. Эти сведения входят в так называемую эпидемиологию опухолей.
Задачей эпидемиологии опухолей, является сравнительное изучение их распределения в разных странах, у разных народов, в ограниченных группах населения. Заболеваемость раком неодинакова в различных странах; например, рак кожи встречается чаще на юге, чем на севере. Эти наблюдения, как и наиболее частая локализация рака кожи на лице, позволяют считать, что он во многих случаях связан с чрезмерным облучением солнечными, в частности ультрафиолетовыми, лучами, что было доказано экспериментально.
Рак легких встречается значительно чаще в Англии, чем в других странах. Рак полости рта, языка и десен встречается сравнительно часто в Индии, Пакистане и некоторых соседних с ними странах, что связывают с распространением в этих местах вредной привычки жевать бетель. В некоторых странах Азии и Южной Америки весьма част рак полового члена, возникновение которого связано с фимозом и скоплением в препуциальном мешке застоявшейся смегмы, чему способствует низкий уровень личной гигиены.
В последние годы эпидемиологические исследования выявили изменение заболеваемости раком той или иной локализации в связи с изменением условий жизни данной группы населения. Так, рак легких у англичан, переселившихся в Австралию, США или Южную Африку, встречается чаще, чем у коренного населения, но реже, чем в Англии. Рак желудка в Японии встречается гораздо чаще, чем в США, а японцы, проживающие постоянно в США (например, в Сан-Франциско), заболевают раком желудка чаще, чем остальные жители США, но реже и в более позднем возрасте, чем постоянные жители Японии. Таким образом, заболеваемость, по крайней мере некоторыми видами рака, зависит от влияния факторов окружающей среды.
Значительный рост заболеваний раком легких в первой половине 20 в. во всех экономически развитых странах, по всей вероятности, связан с увеличением загрязнения атмосферного воздуха онкогенными (канцерогенными) веществами (см. ниже), источником которых являются выбросы отопительных систем и промышленных предприятий, особенно выхлопные газы двигателей внутреннего сгорания (автомобили, авиация). Немаловажную роль играет вдыхание табачного дыма при курении. Первичный рак печени, встречающийся особенно часто в странах Африки и Юго-Восточной Азии, зависит от нарушения питания и, в частности, по-видимому, от некоторых онкогенных веществ, попадающих в пищу.
О значении характера питания в происхождении рака желудка особенно убедительно свидетельствует снижение заболеваемости этим видом рака, например, в США, происшедшее за последние 40-50 лет, которое ставят в зависимость от изменения рациона питания населения и увеличения потребления витаминов. Наблюдения над случаями так называемого профессионального рака у человека также пролили свет на некоторые причины возникновения опухолей.
Эпидемиологические исследования позволили выявить ряд причин рака у человека и, в частности, открыли значение некоторых химических веществ и излучений (например, ультрафиолетовой радиации). Однако при изучении причин злокачественных опухолей наибольшую роль сыграли многочисленные экспериментальные исследования. Родоначальником экспериментальной онкологии является русский ветеринарный врач М. А. Новинский, который впервые в 1876 г. успешно пересадил опухоль взрослых собак щенкам. Пересадка опухолей дала представление об автономности (независимости) опухолевой ткани, которая способна приживляться и расти во многих организмах в течение многих лет. Многократно и длительно пересаживаемые опухолей, называемые опухолевыми штаммами, являются объектом изучения различных свойств опухолей, новых методов лечения, в частности новых лекарственных препаратов.
Широко применяется в онкологии культивирование опухолевых тканей и клеток вне организма. Эти методы позволяют углубить исследования по молекулярной патологии, электронной микроскопии и гистохимии опухолей. Экспериментальные исследования показали, что некоторые опухоли, например, саркомы кур, папилломы кожи кроликов, рак молочных желез мышей, могут быть вызваны вирусами.
Имеются также сведения об опухолеродных вирусах, вызывающих различные опухоли у разных животных, которым они введены (вирус SV40, вирус полиомы и т. д.). Тем не менее сторонники современной вирусной теории происхождения рака не считают его заразным заболеванием. Давно установлено, что у работников некоторых профессий может возникнуть рак, причиной которого является длительный контакт с теми или иными химическими продуктами (рак кожи трубочистов, рак мочевого пузыря работников анилинокрасочной промышленности и т. д.).
Изучение заболеваемости раком легких у рабочих рудников, где добывают радиоактивные породы, показало, что злокачественные опухоли у человека могут быть вызваны ионизирующим излучением. Об этом же свидетельствуют встречавшиеся раньше случаи рака у медицинского и технического персонала, обслуживающего рентгеновские установки.
Эти наблюдения побудили к многочисленным экспериментальным исследованиям, благодаря которым выяснилось, что ряд веществ, принадлежащих к различным классам химических соединений, может вызвать рак и другие как злокачественные, так и доброкачественные опухоли. Эти вещества называются онкогенными (канцерогенными, бластомогенными). Они могут вызвать развитие опухоли при попадании на кожу, в дыхательные пути и пищеварительный тракт, при выведении их из организма через мочевую систему и др.
Онкогенные вещества содержатся в различных дымах, промышленных выбросах и выхлопных газах двигателей внутреннего сгорания (автотранспорта, авиации, моторных судов и т. п.).
Помимо онкогенных веществ, находящихся в окружающей среде (экзогенных), опухоли могут вызываться и онкогенными веществами, образовавшимися в организме (эндогенными), например, вследствие нарушения обмена веществ.
Наконец, в настоящее время доказано, что онкогенные вещества могут образовываться в организме из некоторых элементов пищи. Как экзогенные, так и эндогенные онкогенные вещества могут проходить через плаценту и действовать на плод. Эмбриональные ткани особенно чувствительны к влиянию даже малых доз онкогенных веществ. В результате у потомства сравнительно рано и в большом числе случаев могут возникнуть различные опухоли. Такое явление носит название трансплацентарного бластомогенеза. Оно доказано не только многочисленными опытами на животных и в культурах тканей, но и клиническими наблюдениями. Так, у молодых девушек и женщин, чьи матери принимали во время беременности большие дозы гормональных препаратов, возникал рак половых органов.
Трансплацентарной передачей онкогенных веществ можно объяснить появление многих опухолей у детей. При возникновении и развитии опухолей большое значение имеет общая реакция организма, обусловленная как врожденными, так и приобретенными его свойствами. У человека известны некоторые редкие формы опухолей и предраковых состояний, которые могут передаваться по наследству (опухоль сетчатки и пигментные предрпухолевые поражения кожи, легко переходящие в рак кожи).
Наследственные факторы определяют главным образом лишь предрасположение к опухолям, т. е. ту или иную реакцию организма на опухолеродные воздействия; существенную роль в реализации их эффекта играют защитные, иммунобиологические силы организма и общее его состояние, зависящее от питания и других условий жизни.
Итак, опухоли могут быть вызваны различными воздействиями - химическими, физическими, биологическими. Вот почему почти общепринята в настоящее время многофакторная (полиэтиологическая) концепция происхождения опухолей, которая пришла на смену старым теориям.
Накопленные научные данные об опухолях позволяют наметить два пути их профилактики:
- предупреждение их возникновения, или первичную профилактику;
- предупреждение их развития, или вторичную (клиническую) профилактику.
Первый путь заключается в устранении или снижении количества влияющих на человека онкогенных воздействий. Возможность этого основана на твердо установленной зависимости появления опухоли от дозы онкогенного агента. Чем доза меньше, тем позже и в меньшем числе случаев появится рак. Уменьшение контакта с онкогенными продуктами анилинокрасочной промышленности ведет к снижению заболеваемости раком мочевого пузыря.
В настоящее время рак рентгенологов, рак трубочистов и некоторые другие виды профессионального рака практически исчезли вследствие изменения условий труда, внедрения новой технологии, защитных мероприятий и личной гигиены, которые способствовали устранению действия онкогенных агентов на организм.
Эти факторы доказывают возможность предупреждения рака. Так, систематическая работа по снижению загрязнения вдыхаемого человеком воздуха, борьба с курением, герметизация производственного процесса и безотходная технология, предотвращающие контакт работников с вредными веществами, и др.- пути к профилактике рака легкого.
Усовершенствование двигателей внутреннего сгорания, рационализация сжигания топлива в отопительных системах, усовершенствование технологии коксохимического, нефтеперерабатывающего и металлургических производств способствуют уменьшению выбросов химических онкогенных веществ в окружающую среду. Рациональное градостроительство, проветриваемость улиц и т. п. предупреждают скопление отработанных газов автотранспорта. Для предупреждения загрязнения окружающей среды установлены предельно допустимые дозы, или концентрации, онкогенных веществ в атмосферном воздухе, водоемах, почве.
При профилактике онкогенных влияний следует иметь в виду, что организм к ним особенно чувствителен в период внутриутробного развития и в раннем детстве. Вот почему следует особенно бережно охранять от них беременных женщин, новорожденных и детей.
Второй путь профилактики (вторичная профилактика) заключается в своевременном распознавании предопухолевых изменений и излечении предрака. В этом плане большое значение приобретают систематические профилактические осмотры, диспансеризация населения, которые широко проводятся в нашей стране.
Раннему выявлению опухолей содействуют санитарно-просветительная работа, ознакомление населения с начальными признаками заболевания, осознание необходимости немедленного обращения к врачу. Однако проблема раннего выявления рака непроста. Большую роль тут играет внимание к своему здоровью.
Принято считать, что рак в начальных стадиях не имеет симптомов. Это не совсем так. Известно, что в большинстве случаев в начальных стадиях рака отсутствуют мучительные боли, нет высокой температуры и других вызывающих беспокойство симптомов. Вместе с тем почти всегда имеются незначительные проявления заболевания, по которым можно его заподозрить. На этом основании было сформулировано понятие синдрома так называемых малых признаков при раке желудка: изменение самочувствия больного, выражающееся в появлении беспричинной общей слабости, снижении трудоспособности, быстрой утомляемости, необъяснимом стойком понижении аппетита, потере чувства удовлетворения от принятой пищи, чувстве переполнения желудка, тошноты, а иногда в появлении рвоты и др.
Такие признаки, как сильные боли, резкое похудание и значительная общая слабость, являются уже поздними симптомами болезни.
Каждая форма злокачественной опухоли имеет как свои, свойственные только ей проявления, так и симптомы, вообще характерные для опухоли.
Диагностика опухоли проводится теми же методами, что и распознавание других заболеваний человека: опрос больного, осмотр, различные анализы, специальные методы исследования. Следует сразу же сказать, что медицина до настоящего времени не имеет возможности поставить диагноз опухоли на основании какого-либо одного лабораторного исследования. Исключение составляют опухолевые заболевания крови, т. к. при лейкозе исследование крови может играть решающую роль в диагностике, поскольку сама система кроветворения является в данном случае очагом развития опухолевого процесса.
Наиболее легко распознаются наружные формы опухоли (кожи, нижней губы, молочной железы, шейки). Они доступны для осмотра и взятия материала для морфологического исследования под микроскопом (биопсия).
Наиболее трудна ранняя диагностика опухолей внутренних органов (желудка, легкого, яичника, толстой кишки, поджелудочной железы и др.). В этом случае решающее значение приобретают специальные методы исследования: рентгенологические, изотопные, эндоскопические, морфологические, иммунологические и др.
Рентгенологические методы исследования являются главенствующими в выявлении опухолей желудочно-кишечного тракта, легких, костей и других локализаций. Использование специальных рентгенологических методик, таких как томография (послойное исследование органов), ангиография (изучение сосудов органа, пораженного опухолью), применение контрастных веществ, значительно расширяет возможности раннего выявления опохолей.
Широко применяются различные эндоскопические методы - исследование внутренних органов с помощью специальных оптических систем, позволяющих врачу видеть глазом, производить фотографирование и брать для морфологического исследования материал из бронхов, пищевода, желудка, толстой кишки, мочевого пузыря, брюшной и грудной полостей.
В клиническую практику все шире внедряются методы исследований с помощью изотопов. Установлено, что некоторые радиоактивные препараты, в частности радиоактивный фосфор, йод, стронций, золото и др., в большей степени поглощаются опухолевыми клетками, чем нормальными. Это дает возможность обнаружить опухоли и их метастазы по распределению радиоактивного препарата.
Применяют принципиально новые методы иммунологической диагностики при первичном раке печени и тератобластоме яичка, основанные на определении специфического эмбрионального антигена. Разрабатываются методы иммунологической диагностики (с помощью раковых эмбриональных антигенов) опухолей толстой кишки, желудка, хорионэпителиомы и др.
Обычные лабораторные методы - общий анализ крови, мочи, биохимические исследования - в комплексной диагностике опухолей не имеют решающего значения. Завершающий этап диагностики - морфологическое исследование, которое осуществляется либо изучением кусочка ткани опухоли под микроскопом, либо цитологическим методом - исследованием клеток в смывах и соскобах из пораженного участка.
Выяснение морфологических особенностей строения опухоли очень важно для выбора метода лечения. До сих пор среди населения широко распространено мнение о неизлечимости рака. Для большинства форм опухолей это неверно. Наиболее успешно лечат больных с наружными формами опухолей, что в значительной степени связано с ранним их распознаванием и своевременным началом лечения. Так, в настоящее время стойко излечиваются около 95% больных раком кожи, 70-75 % больных раком молочной железы и шейки матки I-II стадии.
Результаты лечения больных, обратившихся в лечебные учреждения на более поздних стадиях болезни, хуже. Однако возможности их излечения благодаря прогрессу медицинской науки постоянно увеличиваются. Лечение опухолей осуществляют различными методами в зависимости от их вида, локализации, стадии развития, от возраста больного и др.
Наиболее старым и до сих пор наиболее широко применяемым является хирургический метод лечения опухолей. Успехи хирургии злокачественных опухолей, помимо улучшения техники оперативных вмешательств, в значительной степени связаны с прогрессом методов обезболивания, применением антибиотиков, усовершенствованием - послеоперационного ведения больных. Высокий уровень хирургии злокачественных опухолей является результатом труда выдающихся ученых и врачей разных стран мира. Ими разработаны общие принципы онкологических операций, состоящие в том, что вместе с опухолью необходимо частично удалять окружающие ее здоровые ткани. Разработаны схемы рациональных оперативных вмешательств для различных видов опухолей, при этом наряду с широким иссечением самого новообразования предусматривается удаление ближайших лимфатических узлов, в которых наиболее вероятны метастазы. В большом проценте случаев хирургические вмешательства дополняются лучевыми и лекарственными методами лечения.
Применение лучевых методов основано на принципе, что опухолевые клетки в большей степени страдают от ионизирующего излучения, чем нормальные. Можно назвать ряд злокачественных опухолей, которые в ранних стадиях излечиваются только с помощью лучевой терапии, например, рак кожи, нижней губы, гортани, шейки матки и др.
В настоящее время лучевую терапию успешно используют и как один из этапов комбинированного лечения до или после хирургического вмешательства по поводу рака молочной железы, шейки матки, пищевода, гортани, сарком мягких тканей и др.
Современные методы лучевой терапии весьма многообразны по видам используемых излучений, способам подведения их энергии к патологическому очагу, применяемой аппаратуре. Это перспективное и активно развивающееся направление в онкологии. Активно разрабатываются методы лекарственного лечения. Принципиально важен доказанный факт возможности излечения отдельных больных злокачественными опухолями с помощью лекарственных препаратов.
Под наблюдением онкологов находятся больные, лечившиеся 5-10 и более лет назад только лекарственными средствами от метастазов злокачественных опухолей яичка, хорионэпителиомы матки, миеломной болезни, некоторых опухолей костей и др.
Опыт лекарственного лечения показывает, что каждый из применяемых в онкологической практике препаратов эффективен лишь при определенных видах опухолей. Лекарственная терапия опухолей должна проводиться врачами в онкологических учреждениях. Интенсивно разрабатываются методы иммунотерапии злокачественных опухолей, направленные на активацию защитных сил организма больного.
Опухоль (тумор, бластома, новообразование, неоплазма) - патологический процесс, в основе которого лежит безграничное и нерегулируемое размножение клеток с потерей их способности к дифференцировке. Наука, изучающая причины, механизмы развития, виды, морфологию и клинику опухолей, а также их последствия, называется онкологией. В отличие от всех других видов размножения клеток (при воспалении, репаративной регенерации, гипертрофии и т. п.) опухолевый рост не имеет никакого приспособительного или компенсаторного смысла. Это чисто патологический процесс, который существует столько же времени, сколько и жизнь на Земле. При этом нет такого живого организма, в котором не могла бы возникнуть опухоль. Она может развиваться у всех животных, птиц, рыб, насекомых, одноклеточных растений. Однако наиболее часто опухоли встречаются у людей, являясь второй среди основных причин смерти.
Эпидемиология опухолей. Одновременно не менее 6 млн человек в мире страдают опухолями, ежегодно около 2 млн из них погибают. В течение года регистрируется примерно 2 млн новых случаев опухолевых заболеваний. Рост заболеваемости и смертности от опухолей наблюдается во всех странах мира и во всех возрастных группах, но особенно после 50 лет, при этом мужчины заболевают в 1,5 раза чаще женщин. В структуре заболеваемости мужчин с 1981 г. ведущее место занимает рак легкого, желудка и толстой кишки, а у женщин - рак молочной железы, матки и толстой кишки. Онкологическая заболеваемость зависит от различных факторов - географических (она различается в разных странах и регионах), условий труда, быта, экологии, питания населения. В определенной степени рост заболеваемости новообразованиями связан с увеличением продолжительности жизни, поскольку у пожилых и старых людей опухоли развиваются чаще. В России на рубеже XX и XXI веков количество больных злокачественными новообразованиями составляло 303,3 на 100 000 человек (т. е. около 1 500 000), и в течение года 36,2 % из них умирали.
СТРОЕНИЕ ОПУХОЛЕЙ
Опухоли чрезвычайно многообразны, они развиваются во всех тканях и органах, могут быть доброкачественными и злокачественными; кроме того, имеются опухоли, занимающие как бы промежуточное положение между доброкачественными и злокачественными - “пограничные опухоли”. Вместе с тем у всех опухолей есть общие признаки.
Опухоли могут иметь разнообразную форму - либо в виде узлов различной величины и консистенции, либо диффузно, без видимых границ, прорастают в окружающие ткани. Опухолевая ткань может подвергаться некрозу, гиалинозу. обызвествлению. Опухоль нередко разрушает сосуды, вследствие чего возникают кровотечения.
Любая опухоль состоит из паренхимы (клеток) и стромы (внеклеточного матрикса, включающего строму. сосуды микроциркуляции и нервные окончания). В зависимости от преобладания паренхимы или стромы опухоль может быть мягкой или плотной. Строма и паренхима новообразования отличаются от нормальных структур тканей, из которых оно возникло. Это отличие опухоли от исходной ткани называется атипизмощ или анаплазией. Различают морфологический, биохимический, иммунологический и функциональный атипизм.
Морфологический атипизм складывается из двух видов: тканевого и клеточного.
Тканевый атипизм характеризуется нарушением взаимоотношений различных элементов исходной ткани. Например, доброкачественная опухоль кожи папиллома (рис. 33) отличается от нормальной кожи нарушением взаимоотношения эпидермиса и дермы: в одних участках эпидермис глубоко и неравномерно погружается в дерму, в других - фрагменты дермы локализуются в эпидермисе. Количество слоев клеток эпидермиса в разных участках опухоли различно. Однако сами клетки имеют обычное строение.
Клеточный атипизм заключается в патологических изменениях клеток паренхимы опухоли, при которых они теряют способность к созреванию и дифференцировке. Клетка останавливается обычно на ранних стадиях дифференцировки, нередко уподобляясь эмбриональным клеткам. Это состояние называется анаплазией: опухолевые клетки имеют разные величину и форму, ядра увеличиваются в размерах, имеют уродливый вид, занимают большую часть цитоплазмы клетки, в них увеличивается количество хроматина и ядрышек, постоянно возникают неправильные митозы. Атипичными становятся и внутриклеточные структуры: митохондрии приобретают уродливую форму, в них уменьшается количество крист, эндоплазматическая сеть неравномерно расширяется, в цитоплазме увеличивается количество рибосом, лизосом, различных включений. Чем больше выражен клеточный атипизм, чем больше клетки опухоли отличаются от клеток нормальной ткани, тем злокачественнее опухоль, тяжелее ее прогноз. И наоборот, чем более высокой степени дифференцировки достигли клетки новообразования, чем больше они имеют сходства с исходной тканью, тем доброкачественнее течение опухоли.
Биохимический атипизм отражает изменения метаболизма опухолей, который лежит в основе ее безудержного роста.
Изменяются все виды обмена веществ, но наиболее характерны изменения углеводного и энергетического метаболизма, результатом которых является усиление в 10-30 раз анаэробного гликолиза и ослабление тканевого дыхания. Возникающий при этом ацидоз неблагоприятно отражается на кислотно-основном состоянии крови и других тканей. В опухоли синтез белка и нуклеиновых кислот преобладает над их распадом. Опухолевая ткань активно поглощает аминокислоты, конкурируя с нормальными тканями, в ней происходят как количественные, так и качественные изменения белков, нарушается синтез липидов. Опухоль усиленно поглощает воду, накапливает ионы калия, способствующего пролиферации клеток. При этом снижается концентрация кальция, в результате чего ослабевают межклеточные связи, что способствует инфильтрирующему росту и метастазированию опухоли.
Иммунологический атипизм заключается в том, что клетки опухоли отличаются от нормальных своей антигенной структурой. Существует точка зрения, что опухолевый процесс, особенно прогрессирование опухоли, происходит только в случае угнетения иммунной системы организма, что практически всегда наблюдается у онкологических больных. Однако это угнетение в значительной степени обеспечивается антигенами опухоли.
Функциональный атипизм возникает в результате развития в опухолях морфологического, биохимического и иммунологического атипизма. Он проявляется изменениями функций, характерных для нормальных клеток исходной ткани. В одних случаях, например при гормонопродуцирующих опухолях эндокринных желез, специфическая функция их клеток увеличена при отсутствии повышенной потребности организма в гормонах. В других случаях из-за остановки созревания клеток опухоли они прекращают свою специфическую деятельность. Так, при опухолях кроветворной ткани незрелые клетки миелоидного и моноцитарного рядов теряют функцию фагоцитоза и поэтому не участвуют в формировании иммунной защиты организма против опухоли. В результате у онкологических больных обычно развивается иммунный дефицит, что способствует возникновению инфекционных осложнений. Нередко опухолевые клетки начинают выполнять не характерную для них, извращенную функцию: например, клетки коллоидного рака желудка продуцируют слизь, специфическую для кишечника, клетки плазмоцитомы (аналоги плазматических клеток) при миеломной болезни продуцируют необычные белки - парапротеины и т. д.
Атипизм опухолей распространяется как на их клетки, так и на строму, которая возникает вместе с атипичным ростом опухолевых клеток.
РОСТ ОПУХОЛЕЙ
Рост опухолей является определяющим признаком опухоли, ибо он характеризуется беспредельностью и автономностью. Это означает, что опухоль не подвержена регулирующим влияниям организма и растет без остановки так долго, как долго будет продолжаться жизнь человека, у которого она возникла.
ВИДЫ ОПУХОЛЕВОГО РОСТА
Экспансивный рост характеризуется тем, что опухоль растет как бы “сама из себя”. Ее клетки, размножаясь, не выходят за пределы опухоли, которая, увеличиваясь в объеме, отодвигает окружающие ткани, подвергающиеся атрофии и замещению соединительной тканью. В результате вокруг опухоли образуется капсула и опухолевый узел имеет четкие границы. Такой рост характерен для доброкачественных новообразований.
Инфильтрирующий , или инвазивный , рост заключается в диффузной инфильтрации, врастании опухолевых клеток в окружающие ткани и их разрушении. При этом очень трудно определить границы опухоли. Она врастает в кровеносные и лимфатические сосуды, ее клетки проникают в кровоток или лимфоток и переносятся в другие органы и участки тела. Этот рост характеризует злокачественные опухоли.
Экзофитный рост наблюдается только в полых органах (желудок, кишечник, бронх и др.) и характеризуется распространением опухоли преимущественно в просвет органа.
Эндофитный рост также происходит в полых органах, но при этом опухоль растет преимущественно в толщу стенки.
Уницентрический рост характеризуется возникновением опухоли в одном участке ткани и соответственно одним опухолевым узлом.
Мулыпицентрический рост означает возникновение опухолей одновременно в нескольких участках органа или ткани.
ВИДЫ ОПУХОЛЕЙ
Различают доброкачественные и злокачественные опухоли.
Доброкачественные опухоли состоят из зрелых дифференцированных клеток и поэтому близки к исходной ткани. В них нет клеточного атипизма, но наблюдается тканевый атипизм. Например, опухоль из гладкомышечной ткани - миома (рис. 34) состоит из пучков мышц, имеющих разную толщину, идущих в разных направлениях, образующих многочисленные завихрения, причем в одних участках больше мышечных клеток, в других - стромы. Те же изменения наблюдаются и в самой строме. Нередко в опухоли появляются очаги гиалиноза или обызвествления, что указывает на качественные изменения ее белков. Доброкачественные опухоли растут медленно, обладают экспансивным ростом, оттесняя окружающие ткани. Они не дают метастазов, не оказывают общего отрицательного влияния на организм.
Вместе с тем при определенной локализации морфологически доброкачественные опухоли могут клинически протекать злокачественно. Так, доброкачественная опухоль твердой мозговой оболочки, увеличиваясь в размерах, сдавливает головной мозг, что приводит к смерти больного. Кроме того, доброкачественные опухоли могут озлокачествляться, или малигнитроваться, т. е. приобретать характер злокачественной опухоли.
Злокачественные опухоли характеризует ряд признаков: клеточный и тканевый атипизм, инфильтрирующий (инвазивный) рост, метастазирование, рецидивирование и общее влияние опухоли на организм.

Рис. 34. Лейомиома. Пучки гладких мышечных клеток различной толщины, расположены неравномерно.
Клеточный и тканевой атипизм заключается в том, что опухоль состоит из незрелых, малодифференцированных, анаплазированных клеток и атипичной стромы. Степень атипизма может быть различной - от относительно невысокой, когда клетки напоминают исходную ткань, до резко выраженной, когда клетки опухоли похожи на эмбриональные и по их виду невозможно узнать даже ткань, из которой возникло новообразование. Поэтому по степени мофологического атипизма злокачественные опухоли могут быть:
- высокодифференцированными (например, плоскоклеточный рак, аденокарцинома);
- низкодифференцированными (например, мелкоклеточный рак, слизистый рак).
Инфильтрирующий (инвазивный) рост не позволяет точно определить границы опухоли. Благодаря инвазии опухолевых клеток и разрушению окружающих тканей опухоль может прорастать в кровеносные и лимфатические сосуды, что является условием метастазирования.
Метастазирование - процесс переноса клеток опухоли или их комплексов с током лимфы или крови в другие органы и развитие в них вторичных опухолевых узлов. Имеется несколько путей переноса клеток опухоли:
- лимфогенное метастазирование характеризуется переносом клеток опухоли по лимфатическим путям и развивается преимущественно при раке;
- гематогенное метастазирование осуществляется по кровеносному руслу, и этим путем метастазируют преимущественно саркомы;
- периневральное метастазирование наблюдается в основном при опухолях нервной системы, когда клетки опухоли распространяются по периневральным пространствам;
- контактное метастазирование возникает при распространении опухолевых клеток по контактирующим друг с другом слизистым или серозным оболочкам (листки плевры, нижняя и верхняя губы и др.), при этом опухоль с одной слизистой или серозной оболочки перемещается на другую;
- смешанное метастазирование характеризуется наличием нескольких путей переноса опухолевых клеток. Например, при раке желудка вначале развивается лимфогенное метастазирование в регионарные лимфатические узлы, а по мере прогрессирования опухоли возникают и гематогенные метастазы в печень и другие органы. При этом, если опухоль прорастает стенку желудка и начинает контактировать с брюшиной, появляются контактные метастазы - карциноматоз брюшины.
Рецидивирование - повторное развитие опухоли в том месте, где она была удалена хирургическим путем или с помощью лучевой терапии. Причиной рецидива являются сохранившиеся опухолевые клетки. Рецидивировать могут иногда после удаления некоторые доброкачественные опухоли.
Общее влияние опухоли на организм обусловлено нарушением обмена веществ вследствие необычных рефлекторных воздействий из опухоли, усиленным поглощением ею из нормальных тканей глюкозы, аминокислот, витаминов, липидов, угнетением окислительно-восстановительных процессов. У больных развиваются анемия, гипоксия, они быстро худеют вплоть до кахексии, или истощения. Этому могут способствовать вторичные изменения самой опухоли (некроз ее ткани) и интоксикация организма продуктами распада.
ПРЕДОПУХОЛЕВЫЕ ПРОЦЕССЫ
Любой опухоли предшествуют какие-либо другие заболевания, как правило, связанные с непрерывно повторяющимися процессами повреждения тканей и постоянно текущими в связи с этим репаративными реакциями. Вероятно, непрерывное напряжение регенерации, метаболизма, синтеза новых клеточных и внеклеточных структур приводит к полому механизмов этих процессов, что проявляется в ряде их изменений, являющихся как бы промежуточными между нормой и опухолью. К предопухолевым заболеваниям относятся:
- хронические воспалительные процессы, такие как хронический бронхит, хронический колит, хронический холецистит и др.;
- метаплазия - изменения структуры и функции клеток, относящихся к одному тканевому ростку. Метаплазия, как правило, развивается в слизистых оболочках в результате хронического воспаления. Примером может служить метаплазия клеток слизистой оболочки желудка, теряющих свою функцию и начинающих секретировать кишечную слизь, что указывает на глубокие повреждения механизмов репарации;
- дисплазия - потеря репаративным процессом физиологического характера и приобретение клетками все увеличивающегося количества признаков атипизма. Выделяют три степени дисплазии, причем первые две обратимы при интенсивном лечении; третья степень весьма незначительно отличается от опухолевого атипизма, поэтому в практике к тяжелой дисплазии относятся как к начальным формам рака.
ПРИЧИНЫ И МЕХАНИЗМЫ ВОЗНИКНОВЕНИЯ ОПУХОЛЕЙ – ОНКОГЕНЕЗ
В настоящее время раскрыто очень много фактов, позволяющих проследить условия и механизмы возникновения опухолей, и все же пока еще нельзя считать, что точно известны причины их развития. Однако на основе данных, особенно полученных в последние годы благодаря достижениям молекулярной патологии, можно с высокой степенью вероятности говорить об этих причинах.
Причиной развития опухолей являются изменения молекулы ДНК в геноме клетки под влиянием разнообразных канцерогенов - факторов, способных вызывать генетические мутации. При этом условием, способствующим реализации действия канцерогенов, является снижение эффективности противоопухолевой защиты, осуществляющейся также на генетическом уровне - с помощью антионкогенов Р 53 , Rb. Выделяют 3 группы канцерогенов: химические, физические и вирусные.
Химические канцерогены. По данным ВОЗ. более 75 % случаев злокачественных опухолей человека вызвано воздействием химических факторов внешней среды. К возникновению опухолей приводят преимущественно продукты сгорания табака (примерно 40 %): химические агенты, входящие в состав пищи (25-30 %), и соединения, используемые в различных сферах производства (около 10 %). Известно более 1500 химических соединений, обладающих канцерогенным эффектом. Из них не менее 20 определенно являются причиной опухолей у человека. Наиболее опасные канцерогены относятся к нескольким классам химических веществ.
К органическим химическим канцерогенам относятся:
- полициклические ароматические углероды - 3,4-бензпирен, 20-метилхолантрен, диметилбензантрацен (ежегодно в атмосферу промышленных городов выбрасываются сотни тонн этих и подобных им веществ);
- гетероциклические ароматические углеводороды - дибензакридин. дибензкарбазол и др.;
- ароматические амины и амиды - 2-нафтиламин, бензидин и др.;
- органические вещества с канцерогенной активностью - эпоксиды, пластмассы, уретан, четыреххлористый углерод, хлорэтиламины и др.
Неорганические канцерогены могут иметь экзо- и эндогенное происхождение.
Экзогенные соединения попадают в организм из окружающей среды - хроматы, кобальт, окись бериллия, мышьяк, асбест и ряд других.
Эндогенные соединения образуются в организме в результате модификации продуктов нормального обмена веществ. Такими потенциально канцерогеннымии веществами являются метаболиты желчных кислот, эстрогенов, некоторых аминокислот (тирозина, триптофана), липопероксидные соединения.
Физические канцерогены. К физическим канцерогенам относятся:
- радиоактивное излучение веществ, содержащих 32 Р, 131 I, 90 Sr и др.;
- рентгеновское излучение;
- ультрафиолетовое излучение в избыточной дозе.
У подвергшихся воздействию радиации во время аварий на атомных реакторах, а также при бомбардировке Хиросимы и Нагасаки онкологическая заболеваемость намного выше, чем в общей популяции.
ЭТАПЫ ХИМИЧЕСКОГО И ФИЗИЧЕСКОГО КАНЦЕРОГЕНЕЗА
Сами по себе канцерогенные вещества не вызывают опухолевого роста, поэтому их называют проканцерогенами или преканцерогенами. В организме они подвергаются физико-химическим превращениям, в результате которых становятся истинными, конечными канцерогенами. Именно такие канцерогены вызывают изменения в геноме нормальной клетки, ведущие к ее трансформации в опухолевую.
Этапы канцерогенеза складываются из двух взаимосвязанных процессов: инициации и промоции.
На этапе инициации происходит взаимодействие канцерогена с участками ДНК, содержащими гены, контролирующие деление и созревание клетки. Такие участки называются протоонкогенными. Инициированная клетка становится иммортамизованной, т. е. бессмертной.
На этапе промоции осуществляется экспрессия онкогена и превращение нормальной клетки в опухолевую и формирование новообразования.
Канцерогены биологической природы.
К биологическим канцерогенам относят онкогенные вирусы. По типу вирусной нуклеиновой кислоты их подразделяют на ДНК-coдержащие и РНК-содержащие.
- ДНК-содержащие вирусы. Гены ДНК-онковирусов способны непосредственно внедряться в геном клетки-мишени. Участок ДНК-онковируса (онкоген), интегрированный с клеточным геномом, может осуществить опухолевую трансформацию клетки. К ДНК-содержащим онковирусам относят некоторые аденовирусы, паповавирусы и герпесвирусы. такие как вирус Эпштейна-Барр (вызывающие развитие лимфом), вирусы гепатита В и С.
- РНК-содержащие вирусы - ретровирусы. Интеграция вирусных РНК-генов в клеточный геном происходит не непосредственно, а после образования их ДНК-копий с помощью фермента ревертазы.
ЭТАПЫ ВИРУСНОГО КАНЦЕРОГЕНЕЗА
- проникновение онкогенного вируса в клетку;
- включение вирусного онкогена в геном клетки;
- экспрессия онкогена;
- превращение нормальной клетки в опухолевую;
- образование опухолевого узла.
ОПУХОЛЕВАЯ ТРАНСФОРМАЦИЯ КЛЕТОК
Трансформация нормальной генетической программы в программу формирования опухолевого атипизма происходит на уровне клетки. В основе опухолевой трансформации лежат стойкие изменения ДНК. При этом программа опухолевого роста становится программой клетки, закодированной в ее геноме. Единый конечный результат действия канцерогенов различной природы (химической, биологической, физической) на клетки и их опухолевая трансформация обеспечиваются нарушением взаимодействия в клеточном геноме онкогенов и антионкогенов.
ОСОБЕННОСТИ РАЗВИТИЯ ОПУХОЛЕЙ
В динамике онкогенеза злокачественных опухолей от клетки до опухолевой ткани можно выделить несколько этапов:
- пролиферация клеток на ограниченном участке ткани; на этом этапе морфологический атипизм еще не проявляется;
- дисплазия клеток, характеризующаяся постепенным накоплением признаков атипии:
- carcinoma in situ (рак на месте) - скопление атипичных опухолевых клеток, еще не обладающих опухолевым ростом;
- инфильтрирующий, или инвазивный, рост опухолевой ткани;
- опухолевая прогрессия - нарастание злокачественности в динамике онкогенеза. Это явление связано с тем, что по мере развития опухоли на ее клетки действуют различные факторы, угнетающие их рост. При этом часть клеток погибает, а выживают и продолжают размножаться наиболее жизнеспособные. Именно они оказываются наиболее злокачественными и передают свои свойства потомкам, которые в свою очередь подвергаются селекции, становясь все более злокачественными.
КЛАССИФИКАЦИЯ ОПУХОЛЕЙ
Опухоли классифицируют исходя из их принадлежности к определенной ткани. По этому принципу выделяют 7 групп опухолей, в каждой из которых есть доброкачественные и злокачественные формы.
- Эпителиальные опухоли без специфической локализации.
- Опухоли экзо- и эндокринных желез и специфических эпителиальных покровов.
- Мягкотканные опухоли.
- Опухоли меланинобразующей ткани.
- Опухоли нервной системы и оболочек мозга.
- Гемобластомы.
- Тератомы (дисэмбриональные опухоли).
Название опухоли складывается из двух частей - наименования тканей и окончания “ома”. Например, опухоль кости - остеома, жировой ткани - липома, сосудистой ткани - ангиома, железистой ткани - аденома. Злокачественные опухоли из эпителия носят название рак (канцер, карцинома), а злокачественные опухоли из мезенхимы называются саркомами, однако в названии указывается вид мезенхимальной ткани - остеосаркома, миосаркома, ангиосаркома, фибросаркома и т. п.
ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ
Опухоли из эпителия могут быть доброкачественными и злокачественными.
ДОБРОКАЧЕСТВЕННЫЕ ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ
Доброкачественные эпителиальные опухоли могут исходить из покровного эпителия и называются папилломы, и из железистого эпителия - аденомы. И те, и другие имеют паренхиму и строму и характеризуются только тканевым атипизмом.
Папилломы (см. рис. 33) возникают из плоского или переходного эпителия - в коже, слизистых оболочках глотки, голосовых связок, мочевого пузыря, мочеточников и лоханок почек и др.
Они имеют вид сосочков или цветной капусты, могут быть единичными или множественными, иногда имеют ножку. Тканевый атипизм проявляется в нарушении одной из основных особенностей любого эпителия - комплексности, т. е. определенного расположения клеток, а также полярности, т. е. нарушения базального и апикального краев клеток, но при этом сохраняется базальная мембрана - важнейший признак экспансивного, а не инвазивного роста.
Течение папиллом из разных видов покровного эпителия различно. Если папилломы кожи (бородавки) растут медленно и не доставляют особых беспокойств человеку, то папилломы голосовых связок нередко рецидивируют после удаления, а папилломы мочевого пузыря часто изъязвляются, что приводит к кровотечению и появлению крови в моче (гематурия) . Любая папиллома может малигнизироваться, превращаясь в рак.
Аденома может возникать везде, где есть железистый эпителий, - в молочной, щитовидной и других железах, в слизистых оболочках желудка, кишечника, бронхов, матки и т. д. Она обладает экспансивным ростом и имеет вид узла, хорошо отграниченного от окружающей ткани. Аденома слизистой оболочки, имеющая ножку, называется аденоматозным полипом Аденома, в которой преобладает паренхима, имеет мягкую консистенцию и называется простой аденомой. Если преобладает строма. опухоль плотная и называется фиброаденомой. Фиброаденомы особенно часто возникают в молочных железах (рис. 35).
Тканевый атипизм аденом проявляется в том, что их железистые структуры имеют различные размеры и форму, эпителий может разрастаться и ветвиться в виде сосочков, иногда в виде трабекул. Нередко железистые образования в аденоме не имеют выводных протоков, поэтому вырабатывающийся секрет растягивает железы и вся опухоль оказывается состоящей из полостей - кист, заполненных жидким или слизистым содержимым. Такая аденома называется цистаденомой. Чаще всего они возникают в яичниках и иногда достигают огромных размеров. Аденомы эндокринных желез имеют обычно повышенную функцию, что проявляется эндокринными нарушениями. Аденомы могут малигнизироваться, переходя в рак (аденокарциномы).
ЗЛОКАЧЕСТВЕННЫЕ ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ
Рак может развиваться в любом органе, где имеется эпителиальная ткань, и является самой распространенной формой злокачественных опухолей. Ему свойственны все признаки злокачественности. Раку, как и другим злокачественным новообразованиям, предшествуют предраковые процессы. На каком-то этапе их развития клетки приобретают признаки анаплазии и начинают размножаться. В них отчетливо выражен клеточный атипизм. повышена митотическая активность, много неправильных митозов. Однако все это происходит в пределах эпителиального пласта и не распространяется за базальную мембранную мембрану, т. е. еще нет инвазивного роста опухоли. Такая, самая начальная, форма рака называется “рак на месте”, или carcinoma in situ (рис. 36). Ранняя диагностика прединвазивного рака позволяет своевременно провести соответствующее, обычно хирургическое, лечение с благоприятным прогнозом.

Большинство других форм рака макроскопически имеет форму узла с нечеткими границами, сливающимися с окружающей тканью. Иногда раковая опухоль диффузно прорастает орган, который при этом уплотняется, стенки полых органов становятся толще, а просвет полости уменьшается. Нередко раковая опухоль изъязвляется, в связи с чем могут возникать кровотечения. По степени снижения признаков зрелости выделяют несколько форм рака.
Плоскоклеточный рак развивается в коже и слизистых оболочках. покрытых плоским эпителием: в полости рта, пищеводе, влагалище, шейке матки и т. д. В зависимости от типа плоского эпителия имеются два вида плоскоклеточного рака - ороговевающий и неороговевающий. Эти опухоли относятся к дифференцированным формам рака. Эпителиальные клетки имеют все признаки клеточного атипизма. Инфильтрирующий рост сопровождается нарушением полярности и комплексности клеток, а также разрушением базальной мембраны. Опухоль состоит из тяжей плоского эпителия, инфильтрирующего подлежащие ткани, образуя комплексы и скопления. При плоскоклеточном ороговевающем ракеатипичные клетки эпидермиса располагаются концентрически, сохраняя способность к ороговению. Такие ороговевшие гнезда раковых клеток называются “раковыми жемчужинами” (рис. 37).

Рис. 36. Carcinoma in situ шейки матки. a - слой покровного эпителия слизистой оболочки утолщен, его клетки полиморфны, атипичны, ядра гиперхромны, много митозов; б - базальная мембрана сохранена; в - подлежащая соединительная ткань; г - кровеносные сосуды.
Плоскоклеточный рак может развиваться и на слизистых оболочках, покрытых призматическим или цилиндрическим эпителием, но только в том случае, если в результате хронического патологического процесса произошла его метаплазия в многослойный плоский эпителий. Плоскоклеточный рак растет относительно медленно и довольно поздно дает лимфогенные метастазы.
Аденокариинома - железистый рак, возникающий в органах, имеющих железы. Аденокарцинома включает несколько морфологических разновидностей, часть из которых относится к дифференцированным, а часть - к недифференцированным формам рака. Атипичные опухолевые клетки формируют железистые структуры различной величины и формы без базальной мембраны и выводных протоков. В клетках паренхимы опухоли выражена гиперхромия ядер, много неправильных митозов, имеется также атипизм стромы (рис. 38). Железистые комплексы врастают в окружающую ткань, ничем от нее не отграничиваясь, разрушают лимфатические сосуды, просветы которых заполняются раковыми клетками. Это создает условия для лимфогенного метастазирования аденокарциномы, которое развивается относительно поздно.

Рис. 37. Плоскоклеточный ороговевающий рак легкого. РЖ - “раковые жемчужины”.
Солидный рак. При этой форме опухоли раковые клетки образуют компактные, бессистемно расположенные группы, разделенные прослойками стромы. Солидный рак относится к недифференцированным формам рака, в нем выражена клеточная и тканевая анаплазия. Опухоль быстро инфильтрирует окружающие ткани и рано дает метастазы.
Мелкоклеточный рак - форма крайне недифференцированного рака, состоящего из мелких, круглых, гиперхромным клеток, напоминающих лимфоциты. Нередко только благодаря применению специальных методов исследования можно установить принадлежность этих клеток к эпителиальным. Иногда опухолевые клетки несколько вытягиваются и приобретают сходство с зернами овса (овсяно-клеточный рак), иногда они становятся крупными (крупноклеточный рак). Опухоль крайне злокачественная, быстро растет и рано дает обширные лимфо- и гематогенные метастазы.

Рис. 38. Аденокарцинома желудка. а - железистые образования опухоли: б - митозы в раковых клетках.
МЕЗЕНХИМАЛЬНЫЕ ОПУХОЛИ
Из мезенхимы развиваются соединительная, жировая, мышечная ткани, кровеносные и лимфатические сосуды, синовиальные оболочки, хрящи и кости. В каждой из этих тканей могут возникать доброкачественные и злокачественные опухоли (рис. 39). Среди мезенхимальных опухолей важное значение имеет группа опухолей мягких тканей, жировой ткани и группа первичных опухолей костей, встречающих наиболее часто.
ОПУХОЛИ МЯГКИХ ТКАНЕЙ
Доброкачественные мезенхимальные опухоли. К ним относятся фиброма, миома, гемангиомы, липома.
Фиброма развивается из зрелой волокнистой соединительной ткани. Она встречается везде, где есть соединительная ткань, а следовательно, в любых органах, но чаще в коже, молочной железе, матке. Фиброма характеризуется тканевым атипизмом, который проявляется неправильным, хаотичным расположением волокон соединительной ткани, неравномерным распределением сосудов. Опухоль растет экспансивно, имеет капсулу. В зависимости от преобладания стромы или паренхимы фиброма может быть плотной или мягкой. Значение фибромы зависит от ее локализации - фиброма кожи не доставляет особых беспокойств больному, а фиброма в спинномозговом канале может вызвать тяжелые нарушения нервной деятельности.
Миома - опухоль из мышечной ткани. В соответствии с двумя видами мышц и миомы имеют два варианта: возникающие из гладких мышц называются лейомиомами , а из поперечнополосатых - рабдомиомами . Тканевый атипизм заключается в неодинаковой толщине мышечных пучков, идущих в разных направлениях и образующих завихрения. Опухоли, в которых сильно развита строма, называют фибромиомами. Лейомиомы наиболее часто встречаются в матке, где достигают иногда значительных размеров. Рабдомиома - более редкая опухоль, может возникать в мышцах языка, в миокарде и в других органах, содержащих исчерченную мышечную ткань.
![]()
Рис. 39. Мезенхимальные опухоли, а - твердая фиброма подкожной клетчатки; б - мягкая фиброма кожи; в - множественные лейомиомы матки; г - фибросаркома мягких тканей плеча.

Рис. 40. Дифференцированная фибросаркома.
Гемангиомы - группа опухолей из сосудов. В зависимости от того, из каких сосудов возникает опухолевый рост, различают капиллярную, венозную и кавернозную гемангиомы. Капиллярная гемангиома обычно бывает врожденной, локализуется в коже в виде багровых пятен с неровной поверхностью. Венозная ангиома состоит из сосудистых полостей. напоминающих вены. Кавернозная гемангиома также состоит из сосудистых полостей разной величины и формы, со стенками неодинаковой толщины. В сосудистых полостях нередко образуются тромбы. При травме кавернозная гемангиома может давать обильное кровотечение. Венозная и кавернозная ангиомы встречаются наиболее часто в печени, мышцах, иногда в костях и головном мозге.
Лuпoма - опухоль из жировой ткани, растет экспансивно в виде одного или множественных узлов, обычно имеет капсулу. Чаще располагается в подкожной жировой клетчатке, но может возникать везде, где имеется жировая ткань. Иногда липома достигает очень больших размеров.
Злокачественные мезенхимальные опухоли. Эти опухоли имеют общее название саркомы и на разрезе напоминают рыбье мясо. Они развиваются из тех же тканей (производных мезенхимы), что и доброкачественные мезенхимальные опухоли. Для них характерны выраженный клеточный и тканевый атипизм, а также гематогенное метастазирование, вследствие чего метастазы появляются довольно быстро и отличаются распространенностью. Поэтому саркомы протекут очень злокачественно. Выделяют несколько видов сарком мягких тканей: фибросаркома, липосаркома, миосаркомы, ангиосаркома.
Фибросаркома возникает из волокнистой соединительной ткани, имеет вид узла с нечеткими границами, инфильтрирует окружающие ткани. Она состоит из атипичных фибробластоподобных круглых или полиморфных клеток и незрелых коллагеновых волокон (рис. 40). Фибросаркома обычно возникает на плече, бедре и в мягких тканях других частей тела. Отличается выраженной злокачественностью.
Липосаркома развивается из незрелых жировых клеток (липоцитов) и липобластов. Она может достигать больших размеров и долго не давать метастазов. Опухоль встречается относительно редко.
Миосаркоты в зависимости от вида мышечной ткани подразделяют на лейомиосаркомы и рабдомиосаркомы. Клетки этих опухолей крайне атипичны и полиморфны, нередко полностью утрачивают сходство с мышечной тканью, в связи с чем определение исходной ткани возможно только с помощью электронного микроскопа.
Ангиосаркома - злокачественная опухоль сосудистого происхождения. Состоит из атипичных эндотелиоцитов и перицитов. Отличается высокой злокачественностью и рано дает гематогенные метастазы.
ПЕРВИЧНЫЕ ОПУХОЛИ КОСТЕЙ
Доброкачественные опухоли костей.
Хондрома - опухоль из гиалинового хряща, растет в виде плотного узла или узлов в области суставов кистей, стоп, позвонков, таза. Гистологически состоит из беспорядочного расположенных клеток гиалинового хряща, заключенных в основное вещество.
Остеома возникает в костях, чаще в костях черепа. Гистологически состоит из беспорядочно расположенных костных балок, между которыми разрастается соединительная ткань. Среди остеом особое место занимает “гигантоклеточная опухоль” (доброкачественная остеобластом), в состав которой входят многоядерные гигантские клетки. Ее особенность заключается в том. что она разрушает кость, но не дает метастазов.
Злокачественные опухоли костей.
Остеосаркома возникает в костях, часто после их травмы. Состоит из атипичных остеобластов с большим количеством неправильных митозов. Опухоль быстро разрушает кость, прорастает в окружающие ткани, дает множественные гематогенные метастазы, особенно в печень и легкие. Пораженное метастазами легкое имеет вид “булыжной мостовой”.
Хондросаркома состоит из атипичных хрящевых клеток, ткань ее нередко ослизняется и некротизируется. Хондросаркома растет относительно медленно и метастазируется позже, чем другие саркомы.
ОПУХОЛИ МЕЛАНИНОБРАЗУЮЩЕЙ ТКАНИ
Меланинобразующая ткань является разновидностью нервной ткани и включает клетки меланобласты и меланоциты, содержащие пигмент меланин. Эти клетки образуют опухолеподобные доброкачественные образования - невусы (рис. 41).

Рис. 41. Пигментный невус. Меланинсинтезирующие клетки образуют островки (а), разделенные прослойками соединительной ткани (б). Зерна меланина в цитоплазме соединительнотканных клеток (в).
Их травматизация нередко вызывает трансформацию невуса в злокачественную опухоль - меланому. Меланома развивается не только из невусов, но и из других тканей, содержащих меланинобразующие клетки, - пигментной оболочки глаз, мозговых оболочек, мозгового вещества надпочечников. Внешне меланома представляет собой узел или бляшку черного или коричневого цвета с черными вкраплениями. Гистологически - скопление полиморфных, уродливых клеток, содержащих включения меланина бурого цвета, с множеством митозов, иногда с участками кровоизлияний и некроза. Меланома плохо поддается лечению.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter .
Внешний вид
опухоли разнообразен. Может иметь форму узла, шляпки гриба, цветной капусты. Поверхность может быть гладкой, шероховатой, бугристой, сосочковой. Опухоль может быть расположена в толще органа, на его поверхности, диффузно пронизывать весь орган. Опухоль, расположенная на поверхности органа или слизистой (полип), бывает связана с ними ножкой. Опухоль может аррозировать сосуды, вызывая внутреннее кровотечение, часто изъязвляется. На разрезе – бело-серая или серо-розовая пестрая ткань, в связи с наличием в ней кровоизлияний, очагов некроза.
Размеры опухоли различны, консистенция твердая (больше стромы) или мягкая (больше паренхимы).
Вторичные изменения – воспаление, некроз, ослизнение, отложение извести.
Макроскопическое строение
опухолей отличается большим разнообразием, но имеются общие черты. Состоят из паренхимы и стромы, соотношения которых могут сильно варьировать. В одних преобладает паренхима, в других – строма, в третьих – равномерное распределение.
Паренхиму образуют клетки, которые характеризуют данный вид опухоли, ими определяется морфологическая ее специфика. Строма опухоли образована соединительной тканью органа, в котором она развилась. Она содержит сосуды и нервные волокна.
Большинство опухолей по строению напоминают орган – органоидные опухоли. В некоторых, особенно недифференцированных опухолях, строма развита слабо и состоит лишь из тонкостенных сосудов и капилляров – гистоидные опухоли. Они быстро растут и рано подвергаются некрозу.
Опухоль, строение которой соответствует органу (ткани) в котором она развивается, называется гомологичной, если же строение опухоли отличается, то она гетерологична. Гомологичные опухоли – зрелые, дифференцированные, гетерологичные – незрелые, малодифференцированные.
Опухоли, возникающие в результате эмбриональных смещений называются гетеротопическими.
Морфологический атипизм:
Тканевый – нарушение тканевых взаимоотношений, свойственных данному органу – нарушение органотипической и гистотипической дифференцировки – нарушение формы и величины эпителиальных структур, соотношения паренхимы и стромы, различная толщина волокнистых структур, хаотичное их расположение. Тканевый атипизм характерен для зрелых, доброкачественных опухолей.
Клеточный
атипизм – это нарушения цитотипической дифференцировки. Выражается в полиморфизме, или, наоборот, мономорфизме клеток, ядер и ядрышек, в гиперфхромии ядер, полиплоидии, изменениях ядерно-цитоплазматического индекса в пользу ядер в связи с их укрупнением, появлении множества митозов. Иногда атипизм так значителен, что клетки опухоли совершенно не похожи на клетки исходной ткани. Когда морфологическая катаплазия достигает крайней степени, строение опухоли упрощается и она становится монотонной по клеточному составу. По этому анапластические опухоли различных органов очень похожи друг на друга. Важным проявлением атипизма является патология митоза. Она подтверждает то, что канцерогенные факторы воздействуют на генетический аппарат клетки, что и определяет нерегулируемый рост.
Клеточный атипизм характерен для незрелых, злокачественных опухолей.
Атипизм ультраструктур
выражается в увеличении числа рибосом, связанных не только с мембранами ЭПС, но и лежащих свободно. Изменяется их форма, расположение и величина, появляются аномалии. Функциональная гетерогенность митохондрий в значительной степени нивелируется за счет митохондрий с низкой или отрицательной активностью цитохромоксидазы. Цитоплазма скудная, но ядро крупное с диффузным или маргинальным расположением хроматина. Появляются многочисленные мембранные контакты ядра, митохондрий и ЭПС, которые в норме редки. Появляются клетки-гибриды. Атипизм ультраструктур встречается в недифференцированных клетках, среди которых могут быть как стволовые клетки, так и клетки-предшественники.
Специфическая дифференцировка опухолевых клеток может быть выражена в различной степени – высокой, умеренной и низкой.
Группа дифференцированных опухолевых клеток неоднородна и по степени выраженности специфических ультраструктурных признаков - признаков дифференцировки: одни клетки опухоли ничем не отличаются от нормальных элементов того же типа, другие - имеют лишь некоторые специфические признаки, позволяющие говорить о принадлежности опухолевой клетки к определенному типу.
Установление степени дифференцировки опухолевой клетки при электронно-микроскопическом исследовании имеет важное значение для дифференциальной диагностики опухолей. Ультраструктурный анализ опухолевых клеток свидетельствует о том, что в незрелой опухоли с высокой степенью злокачественности преобладают недифференцированные клетки типа стволовых и клеток-предшественников. Увеличение в опухоли содержания дифференцированных клеток, как и степени их дифференцировки, свидетельствует о нарастании зрелости опухоли и снижении степени ее злокачественности.
В практическом отношении важен вопрос о том, существуют ли какие-либо специфические морфологические особенности опухолевой клетки. Результаты многочисленных исследований показали, что ряд описанных выше признаков опухолевой клетки может наблюдаться при воспалении, регенерации тканей, заживлении ран, поэтому иногда трудно провести дифференциальный морфологический диагноз между опухолью, регенерацией и воспалением. Известный американский цитолог Каудри утверждает. что раковая клетка не обладает какими-либо специфическими признаками. Хотя морфологическая диагностика опухоли по одной взятой клетке и трудна, но все же возможна. Наиболее достоверна цитологическая диагностика опухоли при исследовании комплекса ее клеток, когда учитываются размеры клеток. степень морфологической анаплазии, расположение клеток по отношению друг к другу. Диагноз опухоли ставится по совокупности морфологических признаков, при этом методы цитологического и гистологическою исследований должны дополнять друг друга.
Биохимический атипизм
опухолевой ткани выражается рядом особенностей обмена, отличающих их от нормальных. Выяснено, что спектр биохимических характеристик каждой из опухолей неповторим и включаем разные комбинации отклонений от нормы. Такая вариабельность злокачественной опухоли является закономерной.
Ткань опухоли богата холестерином, гликогеном и нуклеиновыми кислотами. В опухолевой ткани гликолитические процессы преобладают над окислительными, содержится мало аэробных ферментных систем, т.е. цитохромоксидазы, каталазы. Выраженный гликолиз сопровождается накоплением в тканях молочной кислоты. Это своеобразие обмена опухоли усиливает ее сходство с эмбриональной тканью, в которой также преобладают явления анаэробного гликолиза.
Гистохимический атипизм
отражает в известной мере биохимические особенности опухоли. Он характеризуется изменениями обмена в опухолевой клетке белков и, в частности, их функциональных групп (сульфгидрильных и дисульфидных), накоплением нуклеопротеидов гликогена, липидов, гликозаминогликанов, изменениями окислительно-восстановительных процессов. В клетках разных опухолей определяется неоднородная картина гистохимических изменений, и каждая опухоль в гистохимическом отношении, так же как и в биохимическом, неповторима. Сделана попытка выявить специфические ферменты (ферменты - маркеры) и «ферментный профиль», характерные для данного вида опухоли.
Гистохимическое исследование имеет большое значение не только для диагностики опухоли, но и для изучения ее гистогенеза.
Антигенный атипизм
опухоли проявляется в том, что она содержит ряд свойственных только ей антигенов. Среди опухолевых антигенов различают:
1) антигены вирусных опухолей;
2) антигены опухолей, вызванных канцерогенами;
3) изоантигены трансплантационного типа;
4) эмбриональные антигены;
5) гетероорганные антигены.
В недифференцированных злокачественных опухолях происходит антигенное упрощение, которое, как и появление эмбриональных антигенов, является отражением катаплазии опухолевой клетки.
Выявление типичных и атипичных антигенов в опухоли с помощью иммуногистохимических методов служит дифференциальной диагностике и установлению гистогенеза опухоли.
Малодифференцированные и недифференцированные клетки опухоли могут потерять способность выполнять функцию исходной ткани. В то же время слизеобразные иногда сохраняется в резко анаплазированных раковых клетках, например, желудка.
Поведение опухолевых клеток, их способность к нерегулируемому безграничному росту, свойство развивался и размножаться при отрыве их от основного узла, отсутствие наклонности к созреванию, способность инфильтрировать ткани и разрушать их, а также способность к имплантации и перевивке свидетельствует о том, что опухолевые клетки приобретают новые качества, которые за ними наследственно закрепляются. Но возможно и «созревание» малодифференцированной опухоли, когда ее клетки приобретают внешнее сходство с клетками исходной ткани. Из этого следует, что опухоль, хоть она и обладает способностью к безграничному росту, подвержена влиянию организма, в котором она развивается. В то же время и опухоль оказывает определенное воздействие на организм. Поэтому нельзя считать, что опухоль являемся автономным образованием.
РОСТ ОПУХОЛИ
В зависимости от степени дифференцировки различают три вида роста опухоли: экспансивный, аппозиционный, инфильтрирующий (инвазивный).
При экспансивном росте опухоль растет «сама из себя», отодвигая окружающие ткани. Паренхиматозные элементы окружающей опухоль ткани атрофируются, развивается коллапс стромы и опухоль окружается как бы капсулой. Экспансивный рост опухоли медленный, он характерен для зрелых, доброкачественных опухолей. Однако некоторые злокачественные опухоли (рак почки, рак щитовидной железы, фибросаркома и др.) могут расти экспансивно.
Аппозиционный рост опухоли происходит за счет неопластической трансформации нормальных клеток в опухолевые, что наблюдается в опухолевом поле.
Инфильтрирующий, или инвазивный, рост характеризуется тем, что клетки опухоли врастают за ее пределами в окружающие ткани и разрушают их. Инвазия обычно происходит в направлении наименьшего сопротивления по мсжткансвым щелям, по ходу нервных волокон, кровеносных и лимфатических сосудов. Комплексы клеток опухоли разрушают их, проникают в ток крови и лимфы, врастают в рыхлую соединительную ткань. Если по пути инвазии клеток опухоли встречаются капсула органа, мембраны и другие плотные ткани, то клетки опухоли вначале распространяются по их поверхности, а затем, прорастая капсулу и мембраны, проникают в глубь органа. Понятно, что границы опухоли при инфильтрирующем ее росте, нечеткие, стертые.
В зависимости от числа очагов возникновения опухоли говорят об уницентрическом (один очаг) и мультицентрическом (множественные очаги) росте.
По отношению к просвету полого органа рост опухоли может быть эндофитным или экзофитным.
Эндофитный рост - инфильтрирующий рост опухоли в глубь стенки органа. При этом опухоль с поверхности слизистой оболочки (например, желудка, мочевого пузыря, бронха, кишки) может быть почти незаметна, в то время как на разрезе стенки видно, что она проросла опухолью.
Экзофитный рост - экспансивный рост опухоли в полость органа (например, желудка, мочевого пузыря, бронха, кишки). Опухоль при этом может целиком заполнить полость, будучи соединенной со стенкой ее небольшой ножкой.
ДОБРОКАЧЕСТВЕННЫЕ И ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ
В клиническом отношении опухоли неравнозначны.
Доброкачественные
, или зрелые опухоли состоят из клеток, в такой мере дифференцированных, что почти всегда представляется возможным определить, из какой ткани они растут (гомологичные опухоли). Нарушена лишь органотипическая и гисто-типическая дифференцировка. Характерен тканевый атипизм опухоли, рост ее экспансивный и медленный. Опухоль не оказывает гибельного влияния на организм, как правило, не дает метастазов.
В связи с особенностью локализации доброкачественные опухоли иногда могут оказаться опасными. Так, доброкачественная опухоль твердой мозговой оболочки, сдавливая головной или спинной мозг, может вызвать серьезные нарушения деятельности ЦНС.
Доброкачественная опухоль может малигнизироваться т.е. превратиться в злокачественную.
3локачественные
, или незрелые, опухоли состоят из мало- или недифференцированных клеток; они утрачивают сходство с тканью, из которой исходят (гетерологичные опухоли). Нарушена не только органотипическая и гистотипическая, но и цитотипичсекая дифференцирова. Характерен клеточный атипизм, сочетающийся с тканевым, рост опухоли инфильтрирующй и быстрый.
Злокачественные опухоли, бедные стромой, растут быстро, богатые стромой - более медленно, но все же быстрее, чем доброкачественные. Иногда злокачественные опухоли растут неравномерно: рост их ускоряется после травмы, при беременности, но замедляется при развитии воспаления в области опухоли.
Выделяют дифференцированные (высоко-, умеренно- и низкодифферецированные) - менее злокачественные и недифференцирванные - более злокачественные опухоли. Установление степени дифференцировки, а значит и степени злокачественности опухоли имеет большое практическое значение.
Злокачественные опухоли дают метастазы - рецидивируют, оказывают не только местное, но и общее влияние на организм.
Метастазирование проявляется в том, что опухолевые клетки попадают в кровеносные и лимфатические сосуды, образуют опухолевые эмболы, уносятся током крови и лимфы от основного узла, задерживаются в капиллярах органов или в лимфатических уздах и там размножаются. Так возникают метастазы, или вторичные (дочерние) опухолевые узлы, в лимфатических узлах, печени, легких, головном мозге и других органах.
Различают гематогенные, лимфогенные, имплантационные и смешанные метастазы.
Одни злокачественные опухоли (например, саркома) метастазируют главным образом по току крови - гематогенные метастазы, другие (например, рак) - по току лимфы в лимфатические узлы - лимфогенные метастазы, а затем уже раковые клетки попадают в ток крови. Об имплантационных (контактных) метастазах говорят при распространении клеток по серозным оболочкам, прилежащим к узлу опухоли.
Чаще в метастазах опухоль имеет то же строение, что и в основном узле. Клетки метастаза могут продуцировать те же секреты и инкреты, что и клетки основного узла. Однако опухолевые клетки в метастазах могут дифференцироваться и становиться более зрелыми, или, напротив – приобретать большую степень катаплазии по сравнению с первичным узлом опухоли. В таких случаях по гистологической структуре метастаза установить природу и локализацию первичного узла опухоли очень трудно.
В метастазах нередко возникают вторичные изменения (некроз кровоизлияние и др.). Метастатические узлы, как правило, растут быстрее, чем основной узел опухоли, поэтому нередко крупнее его. Так, например, диаметр раковой опухоли желудка может достигать 1-2 см. а диаметр ее гематогенных метастазов в печени - 10-20 см. Естественно, что клинической картине болезни на первое место выступают изменения печени.
Время, необходимое для развития метастаза может быть различным. В одних случаях метастазы появляются очень быстро, вслед за возникновением первичною узла, в других - они развиваются через 1-2 года. Возможны так называемые поздние латентные, или дремлющие, метастазы, которые возникают через много (7-10) лет после радикально удаления первичною узла опухоли. Такого рода метастазы особенно характерны для рака молочной железы.
Рецидивирование опухоли - появление ее на том месте, откуда она была удалена хирургическим путем или с помощью лучевой терапии. Опухоль развивается из отдельных опухолевых клеток, оставшихся в зоне опухолевого поля. Рецидивы опухоли иногда возникают из ближайших лимфогенных метастазов, которые не были удалены во время операции.
Влияние опухоли на организм может быть местным и общим.
Местное влияние опухоли зависит от ее характера: доброкачественная опухоль лишь сдавливает окружающие ткани и соседние органы, злокачественная - разрушает их, приводя к тяжелым последствиям.
Общее влияние на организм особенно характерно для злокачественных опухолей. Оно выражается в нарушениях обмена веществ, развитии кахексии. Так, при злокачественных опухолях происходит изменение активности ферментов в крови, уменьшение содержания белков и липидов, увеличение СОЭ, уменьшение, числа эритроцитов в крови и другие.
Опухоли с местнодеструирующим ростом занимают как бы промежуточное положение между доброкачественными и злокачественными: они имеют признаки инфильтрирующего роста, но не метастазируют.
МОРФОГЕНЕЗ ОПУХОЛЕЙ
Морфогенез опухолей, или механизм их развития в морфологическом освещении, можно разделить на стадию предопухолевых изменений и стадию формирования и роста опухоли.
Предопухолевые изменения являются обязательной стадией развития опухоли. Выявление таких изменений имеет не только теоретическое, но и большое практическое значение. Оно позволяет выделять группы повышенного риска в отношении возможности развития опухоли того или иного органа, предупреждать возникновение опухоли и диагностировать ее как можно раньше.
Среди предопухолевых морфологи выделяют так называемые фоновые изменения, проявляющиеся дистрофией и атрофией, гиперплазией и метаплазией. Эти изменения, ведущие к структурной перестройке органов и тканей, становятся основой для возникновения очагов гиперплазии и дисплазии, которые и рассматриваются как собственно предопухолевые.
Наибольшее значение среди предопухолевых изменений в последнее время придают клеточной дисплазии, под которой понимают нарастание атипизма клеток в связи с нарушением координации между их пролиферацией и дифференцировкой. Выделяют несколько степеней дисплазии клеток, причем крайнюю степень ее трудно отграничить от опухоли.
Исходя из того, что одни предраковые состояния обязательно переходят в рак, а другие – не переходят, их делят на облигатный и факультативный предрак.
Облигатный предрак, т.е. предрак, обязательно завершающийся развитием рака, чаше связан с наследственным предрасположением. Это врожденный полипоз толстой кишки, пигментная ксеродерма, нейрофиброматоз (болезнь Реклингхаузсна), нейробластома сетчатки и др. К факультативному предраку относят гиперпластически-диспластические процессы, а также некоторые дисэмбриоплазии.
Так называемый латентный период рака, т.е. период существования предрака до развития рака для опухолей разной локализации различен и исчисляется иногда многими годами (до 30-40 лет). Понятие «латентный период рака» приложимо лишь к облигатному предраку.
Формирование опухоли, или переход предопухолевых изменений в опухоль, изучено недостаточно. На основании экспериментальных данных можно предположить следующую схему развития опухоли:
нарушение регенераторного процесса;
предопухолевые изменения, характеризующиеся гиперплазией и дисплазией;
возникающая стадийно малигнизация пролиферирующих клеток;
возникновение опухолевого зачатка;
прогрессия опухоли.
ГИСТОГЕНЕЗ ОПУХОЛЕЙ
Гистогенез опухоли - определение ее тканевого происхождения.
Выяснение гистогенеза опухоли имеет большое практическое значение не только для правильной морфологической диагностики опухоли, но и для выбора и назначения обоснованного лечения. Известно, что опухоли разного тканевого происхождения проявляют неодинаковую чувствительность к лучевой терапии и химическим препаратам. Гистогенез опухоли и гистологическая структура опухоли - понятия неоднозначные. По гистологической структуре опухоль может приближаться к той или иной ткани, хотя гистогенетически с этой тканью не связана. Это объясняется возможностью крайней изменчивости структуры клетки в онкогенезе, отражающей морфологическую катаплазию.
Гистогенез опухоли устанавливается с помощью морфологического изучения строения и сравнения клеток опухоли с различными этапами онтогенетического развития клеток органа или ткани, в которых развилась данная опухоль.
В опухолях, построенных из дифференцированных клеток, гистогенез устанавливается сравнительно легко, так как сохраняется большое сходство опухолевых клеток с клетками ткани или органа, из которого опухоль возникает. В опухолях из недифференцированных клеток, потерявших сходство с клетками исходной ткани и органа, установить гистогенез очень трудно, а иногда невозможно. Поэтому существуют еще опухоли неустановленного гистогенеза, хотя число таких опухолей уменьшается благодаря использованию новых методов исследования: электронно-микроскопического, иммуногистохимического, гисто- и цитоферментохимического и, особенно, эксплантации тканей и тканевых структур. Было показано, что клетки организма при опухолевом превращении не утрачивают сложившихся в фило- и онтогенезе специфических свойств.
Обычно опухоль возникает в тех участках тканей и органов, где в ходе регенерации наиболее интенсивно идет размножение клеток - в так называемых пролиферативных центрах роста. Здесь встречаются менее дифференцированные клетки (клетки-предшественники) и чаще появляются условия для развития клеточной дисплазии с последующей трансформацией в опухоль. Такие центры наблюдаются в периваскулярной ткани, в базальной зоне многослойного плоского эпителия, в криптах слизистых оболочек. Источником возникновения опухоли могут быть участки метаплазии эпителия; появляющиеся при этом недифференцированные клетки подвергаются катаплазии. Иногда опухоль возникает из отщепившихся в эмбриогенезе тканевых зачатков, тканевых дистопий.
В зависимости от происхождения из дериватов различных зародышевых листков опухоли разделяются на эндо-, экто- и мезодермальные. Опухоли, состоящие из дериватов двух или трех зародышевых листков, называются смешанными и относятся к группе тератом и тератобластом. При возникновении опухолей сохраняется закон специфической производительности тканей, т.е. эпителиальная опухоль развивается только из эпителия, мышечная - из гладких или поперечнополосатых мышц, нервная - из различных клеток нервной системы, костная - из костной ткани и т. д.
ПРОГРЕССИЯ ОПУХОЛЕЙ
В 1969 г. Фулдс на основании данных экспериментальной онкологии создал теорию прогрессии опухолей. По этой теории опухоль рассматривается как образование, непрерывно прогрессирующее через качественно отличные стадии, под которыми подразумеваются наследуемые изменения необратимого характера одного или нескольких отчетливо проявляющихся признаков. Приобретение опухолевых свойств происходит стадийно, в результате смены одной популяции клеток другой популяцией путем отбора клеточных клонов или мутации опухолевых клеток. Так создается основа для все большей автономности клеток и их максимальной приспособленности к среде.
По теории прогрессии опухолей сроки прохождения стадий, отдельные свойства, характеризующие злокачественную опухоль, могут значительно варьировать, появляться независимо друг от друга и создавать различные комбинации признаков (независимая прогрессия различных признаков опухоли). Опухоли одного и того же типа не достигают конечного результата одним и тем же путем: одни опухоли приобретают свои окончательные свойства сразу (прямой путь), другие - пройдя ряд промежуточных стадий (непрямой путь)- в ходе прогрессии происходит отбор альтернативного пути развития. При этом развитие опухоли по пути прогрессии никогда нельзя считать завершенным.
По теории прогрессии опухолей доброкачественные опухоли представляют собой одну из фаз прогрессии, не всегда реализующихся в виде злокачественной опухоли. Поэтому доброкачественные опухоли разделяют на опухоли с высоким и минимальным риском малигнизации. Независимость прогрессии различных признаков опухоли позволяет объяснить непредсказуемость поведения опухоли, например, наличие метастазов при гистологически доброкачественной опухоли и их отсутствие при гистологически явно злокачественной опухоли с инвазивным ростом. Из этого следует, что в ряде случаев при определенных опухолях может появиться относительная самостоятельность таких признаков опухоли, как клеточный атипизм, инвазивный рост и способность к метастазированию. Но это не является правилом для большинства злокачественных опухолей.
ИММУННАЯ РЕАКЦИЯ ОРГАНИЗМА НА АНТИГЕНЫ ОПУХОЛИ
На антигены опухолевых клеток (опухолевые антигены) возникают обе формы иммунного ответа: гуморального с появлением антител и клеточного с накоплением Т-лимфоцитов-киллсров. сенсибилизированных против опухолевых клеток. Противоопухолевые антитела не только защищают организм от опухоли, но и могут содействовать ее прогрессированию, обладая эффектом усиления. С помощью макрофагов Т-киллеры разрушают опухолевые клетки. Таким образом, противоопухолевая иммунная защита подобна трансплантационному иммунитету.
Морфологически проявления иммунной реакции на антигены опухоли выражаются в накоплении в строме опухоли и особенно по периферии ее иммунокомпетентных клеток: Т– и В-лимфоцитов, плазматических клеток, макрофагов.
Клинико-морфологические наблюдения показывают, что в тех случаях, когда строма опухоли богата иммунокомпетентными клетками, наблюдается сравнительно медленное развитие опухоли. Опухоли же с полным отсутствием и строме иммунокомпетентных клеток растут быстро и рано дают метастазы.
На ранних стадиях развития опухоли, еще до возникновения метастазов в регионарных к опухоли лимфатических узлах, отмечаются признаки антигенной стимуляции. Они проявляются в гиперплазии лимфатических фолликулов с увеличением размеров их центров размножения, гиперплазии ретикулярных и гистиоцитарных элементов по ходу синусов (так называемый синусный гистиоцитоз), которые рассматриваются как выражение противоопухолевой защиты и как благоприятный прогностический признак при отсутствии метастазов опухоли.
Иммунный ответ при опухолях несостоятельный. Среди причин этой несостоятельности выделяют следующие (Р. В. Петров):
усиливающее рост опухоли действие циркулирующих противоопухолевых антител;
блокада специфических «противоопухолевых» рецепторов на поверхности лимфацитво циркулирующими в крови опухолевыми антигенами. Не исключено влияние иммунологической толерантности, иммунодепрессивного действия самой опухоли, дисбаланса между скоростью иммунного ответа и ростом опухоли, генетически детерминированной неотвечаемости на определенные опухолевые антигены, недостаточности иммунного надзора со стороны тимуса.
ЭТИОЛОГИЯ ОПУХОЛЕЙ (КАУЗАЛЬНЫЙ ГЕНЕЗ)
Все многообразие взглядов на этиологию может быть сведено к четырем основным теориям:
1) Вирусно-генетическая теория отводит решающую роль в развитии неоплазм онкогенным вирусам. Сущность вирусно-генетической теории (Л. А. Зидьбер) заключается н представлении об интеграции геномов вируса и нормальной клетки. Онкогенные вирусы могут быть ДНК- и РНК- содержащими (онкорнавирусы). Среди экзогенных вирусов (ДНК- и РНК-содержащих имеют значение герпесоподобный вирус Эпштайна-Барр (развитие лимфомы Беркитта), вирус герпеса (рак шейки матки). вирус гепатита В (рак печени) и др. Наряду с экзогенными в настоящее время обнаружены и эндогенные онкогеные вирусы, относящиеся к онкорнавирусам. Эти вирусы в обычных условиях составляют интегральную часть клеточного генома, однако при определенных воздействиях они способны вызвать опухоли у человека. Согласно вирусно-генетиической теории, процесс канцерогенеза распадается на две фазы, в которых роль вируса различна. Первая фаза - поражение вирусами клеточного генома и трансформация клеток в опухолевые, вторая – размножение образовавшихся опухолевых клеток, при котором вирус не играет роли.
2) Физико-химическая теория – воздействие различных физических и химических веществ. Вирхов в 1885 году создал «теорию раздражения» для объяснения причин возникновения рака. Физико-химическая теория – это дальнейшее развитие теории Вирхова с радом дополнений и изменений. Известна большая группа опухолей, относящихся к т.н. профессиональному раку. Это рак легких под воздействием пыли (на кобальтовых рудниках), рак кожи рук у рентгенологов, рак мочевого пузыря у работающих с анилиновыми красителями, рак легкого у курильщиков. Имеются доказательства значения радиоактивных изотопов на развитие опухолей. Т.е. развитие опухоли связывают с действием канцерогенов. Химические канцерогены – полициклические ароматические углеводороды, ароматические амины и амиды, нитросоединения, офлатоксины и др. Эндогенные химические канцерогены – метаболиты тирозина и триптофана. Канцерогены включаются в клеточный геном.
Дисгормональный канцерогенез – дисбаланс тропных гормонов, особенно эстрогенов.
3) Дисонтогенетическая теория – создана Конгеймом (1839 – 1884). Опухоли возникают из эмбриональных клеточно-тканевых смещений и порочно развитых тканей при действии ряда провоцирующих факторов.
МЕЗЕНХИМАЛЬНЫЕ ОПУХОЛИ
Мезенхима в онтогенезе дает начало соединительной ткани, сосудам, мышцам, тканям опорно-двигательного аппарата, серозным оболочкам, кроветворной системе. При определенных условиях ее клетки могут служить источником для опухолевого роста.
Мезенхимальные опухоли могут развиваться из фиброзной, жировой, мышечной тканей, кроветворных и лимфатических сосудов, синовиальной и мезотелиальной тканей и костей. Они могут быть доброкачественными и злокачественными.
Доброкачественные опухоли
Фиброма - опухоль из фиброзной ткани. Локализация опухоли самая разнообразная, чаще встречается в коже, матке (в сочетании с пролиферацией мышечных клеток), молочной железе и других органах. На коже фиброма иногда сидит на ножке. При локализации на основании черепа, в спинномозговом канале или в глазнице фиброма может вызвать серьезные нарушения их функции.
Опухоль представляет собой узел дифференцированной соединительной ткани, пучки волокон расположены в разных направлениях, сосуды распределены неравномерно. Различают два вида фибром: плотную с преобладанием коллагеновых пучков над клетками и мягкую, состоящую из рыхлой соединительной ткани с большим числом клеток типа фибробластов и фиброцитов.
Десмоид - своеобразная разновидность фибромы, локализующаяся чаще всею в передней стенке живота; построена по типу плотной фибромы, но нередко проявляет наклонность к инфильтрирующему росту. После удаления иногда рецидивирует. Встречается главным образом у женщин. Рост опухоли увеличивается во время беременности.
Дерматофиброма (гистиоцитома)- опухоль в виде небольшого узла, на разрезе желтого или бурого цвета; встречается чаще на коже ног.
Состоит из множества капилляров, между которыми располагается соединительная ткань в виде ритмичных структур, содержащая клетки типа фибробластов, гистиоцитов – макрофагов и фиброцитов. Характерны крупные и многоядерные гигантские клетки, содержащие липиды и гемасидерин (клетки Тутона). В зависимости от преобладания в клетках липидов или гемасидерина выделяют липидную, сидерофилическую и смешанную формы.
Липома – одиночная или множественная опухоль из жировой ткани. Имеет вид узла, построена из жировых долек неправильной формы и неодинаковых размеров. Встречается всюду, где имеется жировая ткань. Иногда липома не имеет четких границ и инфильтрирует мышечную соединительную ткань, вызываю атрофию мышц (внутримышечная липома). Узлы липомы могут быть болезненными (болезнь Деркума).
Гибернома – редкая опухоль типа бурого жира. Имеет вид узла с дольчатым строением; состоит из ячеек и долек, образованных круглыми или полигональными клетками с зернистой или пенистой цитоплазмой из-за наличия жировых вакуолей (мультилокулярные жировые клетки).
Лейомиома – опухоль из гладких мышц. Построена из пучков гладкомышечных клеток, идущих в разных направлениях. Строма опухоли образована прослойками соединительной ткани, в которой проходят кровеносные и лимфатические сосуды. Если строма развита избыточно, опухоль называется фибромиомой. Лейомиома может достигать больших размеров, особенно в матке. Не редко в ней отмечаются вторичные изменения в виде некроза, образования кист, гиалиноза.
Рабдомиома – опухоль из клеток поперечно-полосатых мышц, напоминающих эмбриональные мышечные волокна и миобласты. Часто возникает на почве нарушения развития ткани и сочетается с другими пороками развития. Это касается, например, рабдомиом миокарда, возникающих обычно при нарушениях развития головного мозга (так называемом туберозном склерозе).
Зернистоклеточная опухоль (опухоль Абрикосова) бывает обычно небольших размеров, имеет капсулу, локализуется в языке, коже, пищеводе. Высказывается мнение о ее гистиоцитарном или нейрогенном происхождении. Опухоль состоит из компактно расположенных округлой формы клеток, цитоплазма которых мелкозерниста, но жира не содержит.
Гемангиома – собирательное понятие, включающее новообразования дисэмбриопластического и бластоматозного характера. Различают капиллярную, венозную, кавернозную гемангиомы и доброкачественную гемангиоперицитому.
Капиллярная гемангиома – локализуется в коже, слизистых оболочках ЖКТ, печени. Чаще наблюдаетс у детей. Она представляет собой красный или синюшный узел с гладкой, бугристой или сосочковой поверхностью: состоит из ветвящихся сосудов капиллярного типа с узкими просветами, базальной мембраной и несколькими рядами эндотелиальных клеток. Строма ее рыхлая или фиброзная.
Венозная гемангиома имеет вид узла, состоит из сосудистых полостей, стенки которых содержат пучки гладких мышц и напоминают вены.
Кавернозная гемангиома встречается в печени, коже, губчатых костях, мышцах, желудочно-кишечном тракте, мозге. Имеет вид красно-синего губчатого узла, хорошо отграниченного от окружающей ткани. Состоит из крупных сосудистых тонкостенных полостей (каверн), выстланных эндотелиальными клетками и выполненных жидкой или свернувшейся кровью.
Доброкачественная гемангиоперицитома - сосудистая опухоль с преимущественной локализацией в коже и межмышечных прослойках конечностей. Построена из хаотично расположенных капилляров, окруженных муфтами из пролиферирующих перицитов. Между клетками - богатая сеть аргирофильных волокон.
Гломусная опухоль (гломус-ангиома) локализуется в коже кистей и стоп, преимущественно на пальцах; состоит из щелевидных сосудов, выстланных эндотелием и окруженных муфтами из эпителиоидных (гломусных) клеток. Опухоль богата нервами. Лимфангиома развивается из лимфатических сосудов, разрастающихся в разных направлениях и образующих узел или диффузное утолщение органа (в языке - макроглоссия, в губе - макрхейлия). На разрезе опухоль состоит из полостей разной величины, заполненных лимфой.
Доброкачественная синовиома возникает из синовиальных элементов сухожильных влагалищ и сухожилий. Опухоль построена из полиморфных крупных клеток, располагающихся в виде альвеол, с примесью многоядерных гигантских клеток (гигантома). Между клетками проходят пучки соединительнотканных, нередко гиалинизированных волокон, сосудов мало. Иногда в центральной части опухоли встречаются ксантомные клетки.
Доброкачественная мезотелиома - опухоль из мезотелиальной ткани. Обычно представляет собой плотный узел в серозных оболочках (плевре) и по микроскопическому строению подобна фиброме (фиброзная мезотелиома).
Среди опухолей костей, согласно Международной гистологической классификации, различают костеобразующие опухоли, хрящеобразуюшие опухоли, гигантоклеточную опухоль и костномозговые опухоли.
Доброкачественными костеобразуюшими опухолями являются остеома и доброкачественная остеобластома, хрящеобразующими опухолями - хондрома и доброкачественная хондробластома.
Остеома может развиваться как в трубчатых, так и в губчатых костях, но чаще в костях черепа. Внекостная остеома встречается в языке и молочной железе. Различают губчатую и компактную остеомы. Губчатая остеома построена из беспорядочно расположенных костных балочек, между которыми разрастается волокнистая соединительная ткань. Компактная остеома состоит из сплошного массива костной ткани, лишенной обычной остеоидной структуры.
Доброкачественная остеобластома состоит из анастомозирующих мелких остеоидных и частично обызвествленных костных балок (остеоид-остеома), между которыми много сосудов и клеточно-волокнистой ткани с многоядерными гигантскими клетками (остеокластами).
Хондрома - опухоль, возникающая из гиалинового хряща. Наиболее частая локализация - кисти и стопы, позвонки, грудина, кости газа. Опухоль может достигать больших размеров, плотная, на разрезе имеет вид гиалинового хряща. Если опухоль локализуется в периферических отделах кости, ее называют экхондромой, в центральных отделах кости - энхондромой. Хондрома построена из беспорядочно расположенных зрелых клеток гиалинового хряща, заключенный в гомогенного вида базофильном основном веществе.
Доброкачественная хондробластома отличается от хондромы тем, что в ней обнаруживаются хондробласты и хондроидное межуточное вещество; более резко выражена реакция остеокластов.
Гигантоклеточная опухоль (см. «Болезни зубочелюстной системы и органов полости рта»).
Злокачественные опухоли
Злокачественные опухоли состоят из незрелых клеток, производных мезенхимы (стволовые клетки, клетки-предшественники). Они отличаются клеточным атипизмом, выраженным иногда в такой степени, что установить истинное происхождение опухоли почти невозможно. В таких случаях помогают гистохимия, иммунология, электронная микроскопия и культура ткани.
Злокачественную мезенхимальную опухоль обозначают термином «саркома». На разрезе она напоминает рыбье мясо. Саркома обычно метастазирует гематогенным путем.
Фибросаркома – злокачественная опухоль волокнистой (фиброзной) соединительной ткани, чаще обнаруживается на плече, бедре, в толще мягких тканей. В одних случаях она отграничена, имеет вид узла, в других – границы ее стерты, она инфильтрирует мягкие ткани. Состоит из незрелых фибробластоподобных клеток и коллагеновых волокон. В зависимости от степени зрелости и взаимоотношения волокнистых и клеточных элементов различают дифференцированную и низкодифференцированную фибросаркомы.
Дифференцированная имеет клеточно-волокнистое строение, волокнистый компонент преобладает над клеточным. Низкодифференцированная состоит из полиморфных клеток с обилием митозов (клеточная саркома). Эта форма обладает более выраженной злокачественностью, чаще дает метастазы. Саркомы из круглых или полиморфных клеток могут иметь разный, иногда невыясненных гистогенез.
Выбухающая дерматофиброма (злокачественная гистиоцитома) характеризуется медленным инфильтрирующим ростом, рецидивами, метастазы дает редко. От дерматофибромы отличается обилием фибробластоподобных клеток с митозами.
Липосаркома (липобластическая липома) – злокачественная опухоль из жировой ткани. Встречается редко, достигает больших размеров, имеет сальную поверхность на срезе. Она построена из липоцитов разной степени зрелости и липобластов, поэтому различают следующие типы липосарком:
преимущественно высокодифференцированную
преимущественно микосоидную (эмбриональную)
преимущественно круглоклеточную
преимущественно полиморфноклеточную.
Злокачественная гибернома – опухоль бурого жира. В отличие от гиберномы в ней выражен крайний полиморфизм клеток, встречаются гигантские клетки.
Лейомиосаркома – злокачественная опухоль из гладкомышечных клеток, отличается от лейомиомы клеточным и тканевым атипизмом, большим числом клеток с типичными и атипичными митозами. Иногда атипизм бывает такой степени, что установить гистогенез опухоли невозможно.
Рабдомиосаркома – злокачественная опухоль из поперечно-полосатых мышц. Полиморфна, клетки потеряли сходство с поперечно-полосатой мускулатурой, однако выявление отдельных клеток со слабо выраженной поперечной исчерченностью, а также результаты иммуногистохимического исследования с использованием специфической сыворотки позволяют верифицировать опухоль.
Злокачественная зернистоклеточная опухоль – злокачественный аналог опухоли Абрикосова. Встречается редко, подобна злокачественной рабдомиоме, содержит атипичные клетки с зернистой цитоплазмой.
Ангиосаркома – злокачественная сосудистая опухоль, богатая атипичными клетками эндотелиального или перицитарного характера. Если эндотелиального, то это злокачественная гемангиоэндотелиома, а если перицитарного – злокачественная гемангиоперицитома. Опухоль очень злокачественна и рано метастазирует.
Лимфангиосаркома – возникает на фоне хронического лимфостаза и представлена лимфатическими щелями с пролиферирующими атипичными эндотелиальными клетками (злокачественная лимфангиоэндотелиома).
Синовиальная саркома (злокачественная синовиома) – встречается в крупных суставах, имеет полиморфную структуру. В одних случаях преобладают светлые полиморфные клетки, псевдоэпителиальные железистые структуры и кисты; в других – фибробластоподобные атипичные клетки и коллагеновые волокна, а так же структуры, напоминающие сухожилия.
Злокачественная мезотелиома. Развивается в брюшине, реже в плевре и сердечной сорочке. Построена из атипичных крупных клеток со светлой вакуолизированной цитоплазмой, часто встречаются тубулярные и сосочковые структуры.
Остеогенная саркома – злокачественная опухоль костей, характеризуется атипизмом клеток, костного вещества и архитектоники костных балок. Построена из остеогенной ткани, богатой крайне атипичными клетками остеобластического типа с большим числом митозов, а так же примитивной кости. В зависимости от преобладания костеобразования или костеразрушения выделяют бластическую или литическую формы.
Хондросаркома – характеризуется медленным ростом, поздними метастазами, отличается полиморфизмом клеток с атипичными митозами, хондроидным типом межуточного вещества с очагами остеогенеза, ослизнением, некрозами.
Продолжаем изучение.
Названия доброкачественных опухолей
Все опухоли делятся на доброкачественные и злокачественные.
Название доброкачественных опухолей состоит из названия ткани и суффикса –ома . Например:
- Фиброма – доброкачественная опухоль соединительной ткани.
- Липома – доброкачественная опухоль из жировой ткани.
- Аденома – доброкачественная опухоль из железистой ткани.
- Миома – доброкачественная опухоль из мышечной ткани. Если это поперечно-полосатая мышечная ткань (например, мышцы рук и ног), то доброкачественная опухоль называется рабдомиома . Если же гладкая мускулатура (в стенках артерий, кишечника) - опухоль называется лейомиома .
Если в доброкачественной опухоли имеется сочетание клеток разных тканей, то названия звучат соответствующим образом: фибромиома, фиброаденома, фибролипома и т.д.
О классификации злокачественных опухолей будет рассказано в третьей части цикла.
Отличия доброкачественных и злокачественных опухолей
В прошлый раз я уже писал о свойствах опухолевых клеток. Давайте повторим и углубим наши знания.
Опухоли и болевой синдром
Из-за чего у некоторых онкологических больных бывают сильнейшие боли, которые снимаются только наркотиками ?
- Прорастание и разрушение опухолью других тканей и органов, мелких нервов и крупных нервных стволов.
- Сдавление окружающих тканей , что вызывает в них ишемию (недостаток кислорода) и боли.
- Некроз (омертвение) в центре опухоли вызывает сильнейшие боли. По своему механизму возникновения и силе эти боли похожи на боли при инфаркте миокарда, которые также купируются (снимаются) наркотиками.
Еще раз вспомним, что мы сегодня усвоили.
Отличия доброкачественных и злокачественных опухолей кратко сформулированы в таблице:
комментариев 46 к заметке «Опухоли. Часть 2. Отличия опухолей, метастазирование, влияние на больного»
-
Здравствуйте. Ребенку 2 месяца, 31 декабря с мужем заметили у ребенка выпуклость на лопатке, думали сколиоз что ли или вывих. Обратились через неделю после праздников к врачам хирургу. Они сделали КТ и УЗИ и не поняли что за новообразование. Отправили нас на вертолете в другую больницу. Здесь мы лежим уже неделю. Сделали узи вот результат: в мягких тканях в подлопаточной области справа лоцируется мягко тканное неоднородное образование 2.6 х 3.0 см неоднородной структуры с четкой плотной капсулой. Может по этой Узи понятно что нибудь, что это? В этой больнице ребенка посмотрели группа врачей в том числе и онкологи. И сказали отправлять нас в онкоцентр в Екатеринбург. А что это имено никто не понимает. За эти две недели шишка увеличилась с размером куриного яйца. Прям выпуклая возле лопатки. Цвет кожи такой же. Ребенок капризный плачет, температуры нет, кушает, какает нормально. Обычно как проснется плачет сильно. Была грыжа месяц назад но от этих плачей грыжа пупочная тоже увеличилась. Я жду квоту на лечение уже неделю. На след недели нас должны уже отправить в Екатеринбург на операцию. Скажите может кто разбирается в этом и знает что это? Злокачественная или доброкачественная эта опухоль?
насчет рецидивов доброкачественных фраза «практически не дают» не совсем верна… Масса рецидивов бывает… Что намного реже — это да, конечно, но бывают…
Я про стоматологию говорю… В ЧЛО опухоли обычно убирают, даже доброкачественные. А локализация в полости рта — абсолютное показание к удалению. Потому как мешают и малигнизируются… так вот, довольно часто рецидивы бывают… возможно из-за того, что хирурги щадят окружающие ткани и не вырезают их с запасом, как это показано при злокачественных опухолях… остаются опухолевые клетки и все по новой, даже хуже… Видел женщину — поллица таким манером удалили по поводу гемангиомы… Правда пластику потом потрясающую в Москве сделали… я если бы не знал, что у неё такое несчастье, в жизни бы не заметил… снимаю шляпу перед этими врачами, они знают свое дело…
Подскажите из какой книги взята эта информация?? ОЧЕНЬ ОЧЕНЬ нужно!!!
За основу был взят учебник С. В. Петрова «Общая хирургия». Остальное писал сам.
Очень интересно, а главное понятно человеку, не имеющему медицинского образования. Про рак и опухоли слышим постоянно, а ведь хочется еще и понимать что же это все-таки такое. Большое спасибо!
А вот скажите, липома и фиброма, если они на коже — опасны? Их удалять надо?
Сами по себе эти опухоли доброкачественные и не опасны, но если расположены в таком месте, где часто травмируются, то могут озлокачествляться. Проконсультируйтесь у онколога.
Скажите пожалуйста, что на рисунке с лимфатическим узлом обозначено черными стрелками? никак немогу понять, соединительно-тканная капсула что ли?
Я не гистолог, но мне кажется, что у ЗЛОКАЧЕСТВЕННОЙ опухоли соединительно-тканной капсулы не может быть даже теоретически из-за инфильтрирующего характера роста опухоли. Вы согласны? Думаю, опухоль там просто беспорядочно врастает в окружающие ткани.
Скажите, а чем можно снять раковую интоксикацию? Очень срочно надо!
К сожалению, быстро и эффективно снять не получится. Для этого нужно устранить ее источник — злокачественную опухоль… Все остальное (инфузии с глюкозой, витаминами) помогает мало.
Может ли доброкачественная перерости в злокачественную?
Может, этот процесс называется малигнизацией.
Подскажите, пожалуйста, если поставили диагноз «злокачественная опухоль» в области груди до выяснения (т.е. до операции, т.к. пункцию сделать нет возможности), есть вероятность, что это не рак? Если да, то что это ещё может быть? Заранее спасибо
Рак — это злокачественная опухоль из эпителиальной ткани. Злокачественные опухоли из других тканей называются иначе (саркома, лейкоз и т.д.). Поскольку у вас злокачественная опухоль в груди, это скорее всего рак.
Спасибо за ответ. Была приятно удивлена, что высылаете на почту, если отвечаете не на сайте. А подскажите ещё, пожалуйста, есть ли шансы на выздоровление, если ставят диагноз злокачественная опухоль мол. железы 1 или 2 степени.
Степеней рака нет, есть стадии: сайт/info/37
Условная градация прогноза для всех злокачественных опухолей: при 1-й стадии шансы вылечиться максимальные (90% и выше), на 2-й стадии они меньше: 50-70%. Чем выше стадия, тем больше риск умереть. 4-я стадия считается безнадежной, умирают практически все.
Ребенку 4 мес, большой пальчик на правой ручке сгибается со щелчком. Были у ортопеда, сказал, что это фиброма. Я просмотрела столько информации в интернете и так ничего толком и не нашла. Что это такое и от чего оно появляется?
Фиброма — доброкачественная опухоль из соединительной ткани. Теории возникновения такие же, как и у других опухолей. Имея такой диагноз, я бы порекомендовал также проконсультироваться у профильного специалиста по опухолям — онколога. Возможно, есть шанс, что это все-таки не фиброма.
Подскажите пожалуйста, если опухоль растет быстро обязательно ли она злокачественная? Могут ли доброкачественные расти быстро?
Доброкачественные опухоли обычно растут медленно. Однако скорость — понятие иногда субъективное. Чтобы решить вопрос, какая опухоль, ее ткани смотрят под микроскопом.
Добрый день! Маме предложили перед операцией по удалению опухули молочный железы подписать соглашение на удаление всего органа, если будет необходимость (по результатам анализа, который проводится в течение получаса после первой операции) пока пациент ещё под наркозом. Или отказ. Не могли бы вы пояснить, в каком случае удаляют грудь полностью? От чего это зависит, от стадии, от наличия метастазов, или только от того, что опухоль злокачественная?
Стадия определяется размерами опухоли, степенью прорастания в окружающие ткани и наличием и распространенностью метастазов. Указанное исследование делают в случае сомнений в злокачественности опухоли. Если подтвердится, то грудь удалят. Если нет, то удалят только патологический очаг или вообще не тронут.
Опухоль лимфоузлов, но растет медленно — это же не обязательно рак?
Рак — это злокачественная опухоль из ЭПИТЕЛИАЛЬНОЙ ткани. Опухоль лимфоидных тканей обычно называется лейкозом, лимфомой, лимфосаркомой. Но как ни называй, опухоль остается опухолью и живет по своим законам.
Шишка на руке возле подмышки, с горошинку. Когда заметила ее при нажатии было слегка больновато, врач прописал таблетки ортофен, теперь при прощупывании боли не чувствую, но она не исчезла. Как быть?
Скорее всего, это воспалился лимфоузел. Если за месяц он не пропадет, обратитесь к врачу снова.
можно ли делать операцию по удалению фибромы в груди во время менструации?
Менструация — относительное противопоказание (то есть по возможности операцию переносят), поскольку при менструации увеличивается кровоточивость.
У моей мамы в верхней части груди образовалась шишка, но она не хочет идти в больницу((((Как можно определить это опасно или нет????? Я за нее волнуюсь!!!
Отвечу цитатой из интервью с профессором Путырским:
По статистике, только 5-6 процентов очаговых образований, с которыми обращаются женщины, — это действительно рак. Все остальное — это или онкологические доброкачественные процессы, или процессы неонкологические — очаговая мастопатия, липома, фиброаденома и т. д. Поэтому не надо самой ставить себе диагноз. Идите к врачу.
Вся статья здесь: сайт/obzor-pressy/lactic-examination
Подскажите, пожалуйста, какое необходимо обследование для исключения онкологии?
Все зависит от предполагаемого расположения опухоли и ее вида. В первую очередь обращают внимание на жалобы пациента. В каждом конкретном случае объем исследований будет свой. Всем без исключения делают только общие анализы крови и мочи, биохимический анализ крови, рентгенографию (флюорографию) легких, ЭКГ, женщинам — осмотр акушерки (гинеколога) и т.д.
Какими симптомами сопровождается озлокачествление доброкачественной опухоли? У меня, например, на спине в районе нижней части ребер подкожное уплотнение в виде небольшого валика диаметром около сантиметра, и уже очень давно, лет 10-15. За последний год немного увеличился и появился второй валик рядом. Понятно, что нужно сходить к врачу. Но может же человек и сам определить опасность по каким либо критериям?
Критерии озлокачествления опухоли описаны в 4-й части цикла по опухолям: сайт/info/38
Это быстрый рост, неровность контуров, очень плотная консистенция. Возможны также: связанность с кожей, увеличение местных лимфоузлов, появление необычных симптомов (изъязвление, выделения и т.д.).
Мне врач объяснял что из доброкачественной аденомы может появиться злокачественная — он говорит что очень трудно найти при этом злокачественную клетку — можно рядом отщипнуть материал для биопсии и не увидеть злокачественную — такое возможно?
Да, возможно. Для достоверной диагностики опухолей в сложных случаях берут кусочек ткани и смотрят его под микроскопом. Не всегда опухоль растет посреди здоровых тканей. Чаще бывают случаи, когда опухоль развивается среди уже патологически измененных тканей, например, в случае ракового перерождения язвы. Тогда можно «не найти» кусочек опухолевой ткани.
Для исключения подобных случаев стараются брать биопсию из нескольких мест и на достаточную глубину. И онколог никогда не должен забывать о вероятности ошибки. Биопсию можно брать и повторно.
Скажите пожалуйста! Чем отличается рецидив от метастаза? Например, если опухоль возникла на том же месте по истечению какого то времени — это рецидив или метастаз?
Рецидив — это возникновение опухоли на том же месте после лечения из остатков опухолевых клеток. То есть должно быть проведено радикальное (не паллиативное!) лечение, и только потом через какое-то время опухоль возникает снова, причем по строению она похожа на первичную (ту, которую будто бы вылечили). Рецидивы не бывают множественными.
Метастазы чаще бывают множественными, они похожи друг на друга и на первичную опухоль по морфологической структуре, имеют общие пути метастазирования, в большинстве случаев удается выявить первичную опухоль.
Каковы причины преобразования доброкачественной опухоли в злокачественную? Что может повлиять на это? И за какой период времени это происходит?
Причины малигнизации опухолей до конца не изучены, поэтому заранее предсказать точное время этого события невозможно. Есть мнение, что опухоли возникают при унынии, самоосуждении, нежелании жить, подробнее я писал тут: сайт/info/158
Малигнизация (озлокачествление) — процесс, подчиняющийся теории вероятности. Этому пособствуют самые разные факторы: вид доброкачественной опухоли, наследственность, сниженный иммунитет, неблагоприятные физические, биологические и химические факторы среды (например, онкогенные вирусы, излучение, канцерогены), травматизация, воспаление и т.д.
У моей мамы возникли затруднения при глотании, говорит, что как-бы что-то мешает во время глотания. Она обратилась к своему знакомому лору в нашей раённой больнице, он, осмотрев полость рта обнаружил там небольшую опухоль. По его мнению, это доброкачественная опухоль и он убедил в этом мою маму, теперь она не хочет идти к специалисту, щитает, что в этом нет нужды. Прав ли доктор лор? Не может ли он ошибаться? Никаких анализов он не проводил, а выводы сделал после визуального осмотра. Ответьте, пожалуйста, очень нужно. Заранее благодарна.
Все-таки опухолями занимается онколог, а не ЛОР-врач. ЛОР, конечно, может предположить правильно, но окончательное слово все равно остается за онкологом. Если мама уверена, что бояться нет причины, тем более нужно сходить к онкологу, чтобы тот это подтвердил. Потому что если окажется наоборот, то будет потеряно драгоценное время.
Уже не первый раз наблюдаю такую картину, когда у человека ухудшается состояние здоровья, берут всевозможные анализы, делают ренгены и т.п. и даже доходят до госпитализации, выявляют опухоль, но обсолютно не торопятся с оперативным вмешательством…Ведь как я понимаю, чем раньше выявят онкологическое заболевание, тем больше шансов справиться с этим справиться. Почему врачи так долго ждут??? Разве нельзя диагностировать РАК на более ранних стадиях???
Не всегда есть возможность диагностировать злокачественную опухоль на ранней стадии. Пациент не обращается за помощью, врач может не обратить внимания на незначительные симптомы, очередь на исследования, отсутствие оборудования и специалистов и т.д.
Что касается несвоевременного лечения, то операция показана не всем. Многое зависит от вида и расположения опухоли, а также от клинической стадии. Хирургические вмешательства тоже бывают радикальные и паллиативные. Но если показана радикальная операция, ее необходимо выполнить не позже 5-6 дней от постановки диагноза.
Лимфоузел над левой ключицей увеличивается только при раке желудка? У меня увеличен, но не болит, обнаружила случайно пару недель назад.
Нет, конечно. Самая частая причина увеличения одного или нескольких лимфоузлов - инфекция (от простуды до ВИЧ и туберкулеза). Реже возможны опухоли и некоторые неопухолевые заболевания. В сложных случаях делают биопсию увеличенного лимфоузла.
Мнение о том, что раком называется любая злокачественная опухоль — ошибочно. Собственно, и слово «опухоль» не совсем правомерно, так как не все злокачественные новообразования склонны к активному внешнему росту, то есть не все образовывают именно опухолевое, избыточное разрастание тканей. Кроме того, опухолями называют также ткани, увеличившиеся в объеме из-за отека, воспаления и других причин.
Конечно, укоренившуюся среди не медиков терминологию трудно исправить, но минимум знаний не помешает.
Названия опухолей
Прежде всего, новообразования могут быть доброкачественными — то есть похожими на те клетки, из которых они выросли. Растут такие образования медленно, не распространяются в другие органы, но и особенного «добра» ждать от них не приходится — клетки нередко малигнизируют, переходя в злокачественный вариант.
Злокачественные новообразования(синонимы — бластома, необластома) имеют одно характерное свойство — организм не в состоянии контролировать рост злокачественных клеток.
Более того, клетки эти имеют собственный отличительный признак — у них не развивается апоптоз, то есть гибель, саморазрушение вследствие старения. Еще два признака не являются патогномоничными для бластом — это метастазирование и инвазивный рост с разрушением тканей. Однако, все три признака вместе характеризуют именно онкопроцессы.
Помимо общей классификации, опухоли различают по типу клеток, из которых они растут. «Адено» — из железистой ткани, «фибро» — из соединительной, «мио“ — мышечной. В конце приставляется суффикс» -ома“(от греческого “-oma» — новообразование, опухоль). Итак, фиброма — доброкачественная опухоль из соединительной ткани. А вот злокачественная опухоль из этой же ткани называется саркома, и полное ее наименование — фибросаркома.
Доброкачественная неоплазия из эпителиальной ткани называется аденома или эпителиома, а при злокачественном процессе применяют слово рак или карцинома(от древнегреческого «карциос» — краб или латинского «cancer» — рак, эта опухоль в горизонтальном срезе напоминает краба, а ее метастатические «лучи» — клешни рака), и полное название такой опухоли — аденокарцинома.
Опухоли могут иметь несколько названий — изучавшие их старались полнее отразить сущность процесса, происходящего при данном виде неоплазии. Так, глиому — опухоль из глиальных клеток мозга, называют иногда астроцитомой — опухолью в виде звезды. Инсулома означает злокачественный процесс в островках Лангерганса поджелудочной железы. Ее же называют аденокарцинома поджелудочной железы.
Отдельно следует упомянуть, что рака крови не бывает. Кровь — ткань особая,(хотя и соединительная по сути), поэтому для ее неоплазий выбрано отдельное название — лейкоз(лейкемия) или гемобластоз.
Классификация опухолей
Признанной на международном уровне является Классификация по системе TNM, где используются обозначения, показывающие степень распространения опухоли, а также наличия поражения регионарных лимфоузлов и/или метастазов.
T — «tumor», опухоль.
T0 означает, что процесс только начинается, нет поражения лимфоузлов, нет метастазов. Такой рак называют «in situ» — то есть рак на месте. T4 — соответственно, опухоль 4 стадии, безнадежная «кварта».
N — «nodulus», узелок.
Здесь все то же самое: N0 — регионарные узлы не затронуты, N4 — опухоль охватила даже отдаленные лимфоузлы.
M — «metastasis», переместившийся.
Если М0, то метастазов нет, а М4 «говорит» о том, что метастазы развились даже в отдаленных частях тела(нередко на этой степени трудно выявить первичный очаг).
Одной это классификации недостаточно, поэтому на практике используют и TNM и другие, например, постадийную клиническую. Первая стадия означает небольшую опухоль без метастазов, а четвертая — прорастание в окружающие ткани с обширными метастазами, то есть стадию неизлечимую.
Благодаря этим несложным системам кодирования, можно понять, о чем идет речь, если написано «рак прямой кишки T4N2M2 3 стадия».
ПЛАН ОТКАЗА ОТ КУРЕНИЯ
Получите свой личный план бросающего курить!