Анатомо физиологические особенности органов и систем новорожденного. Тема: внутриутробный период и период новорожденности
Для более точной характеристики состояния новорожденного в настоящее время пользуются шкалой Апгар (предложено Верджинией Апгар в 1953 г.) производя оценку в течение первой минуты после рождения и на пятой минуте. Оценка складывается из суммы цифровых показателей пяти признаков. Основные признаки шкалы Апгар:
Частота сердцебиений уд/мин;
Дыхание;
Мышечный тонус;
Рефлекторная возбудимость;
Окраска кожи.
При показателе 7-10 баллов состояние новорожденного оценивается как удовлетворительное; 6-4 балла – средней тяжести; 3-1 балл – тяжелое; 0 баллов – соответствует понятию мертворожденный.
Физиологические (переходные) состояния у доношенных новорожденных
:
1. Физиологический катар кожи (эритема)
– яркая гиперемия всей кожи новорожденного, иногда с цианотичным оттенком стоп и кистей, от нескольких часов до 2-3 суток.
Состояние ребенка не нарушается. После исчезновение эритемы появляется шелушение. Больше на стопах и ладонях. Эритема может отсутствовать при ателектазе
легких, при внутричерепных кровоизлияниях, при интоксикациях. Нередко у новорожденных бывает токсическая эритема-это мелкие инфильтративные пятна. Сыпь может быть на руках, на туловище, на лице, держится 2-3 дня. Это объясняется поступлением аллергенов от матери в сенсибилизированный организм ребенка. Нужно дать ребенку достаточно жидкости. У доношенных в первые часы жизни эта краснота имеет цианотичный оттенок, на 2-ые сутки эритема становится наиболее яркой и далее интенсивность ее постепенно уменьшается, к середине – концу первой недели она исчезает.
2. Телеангиоэктазии
— это расширенные кожные капилляры, остатки эмбриональных сосудов.
Представляют собой красные пятна с цианотичным оттенком, величина различная, форма неправильная, локализуются на затылке, на лбу, на переносице или верхних веках. С возрастом исчезают.
3. Физиологическая желтуха
– наблюдается у 60% доношенных и у 80% недоношенных новорожденных. Появляется между 2-4 днем жизни, усиливается до 4-5 дня и исчезает в течении 1-3 недель. Кожа становится желтушной, склеры субъектеричные слизистые полости рта тоже желтушные. Состояние не нарушено, кал и моча обычной окраски. Печень, селезенка не увеличены. В моче нет желтых пигментов. Желтуха развивается в следствии гемолиза (распада) части эритроцитов и функциональной незрелости печени: активность ферментов недостаточная и печень не может обеспечить выведение из организма большого количества билирубина. Желтуха уменьшается к 7-10 дню. При сильно выраженной желтухе детям дают пить 5-10% раствор глюкозы, физиологический раствор 50-100 мл/сут., аскорбиновую кислоту 100-200 мг в сутки.
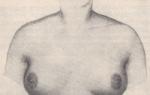
4. Половые кризы
обусловлены переходом экстрогенных гормонов от матери к плоду в период
внутриутробного развития и с молоком матери. В первые же дни появляется физиологическая
мастопатия
– нагрубание молочных желез с двух сторон, может выделяться жидкость, по цвету и
составу напоминающая молозиво. Набухание начинается на 3-4 день, деле размеры железы
увеличиваются и достигают максимальных размеров на 7-8 день жизни, иногда на 5 или 10 день, а
исчезают через 2-3 недели. У девочек могут появиться метроррагии
– кровянистые выделения из
влагалища, держатся 1-2 дня. Девочек необходимо подмывать для предупреждения инфицирования. У мальчиков может быть отек мошонки.
5. Физиологическая убыль массы или МУМТ
(максимальная убыль массы тела). Масса уменьшается на 6- 10%. У большинства МУМТ происходит в первые дни, но не позднее 4-го дня. С 4-5 дня масса начинает восстанавливаться. Полное восстановление происходит к 10 дню. Причины снижения массы: недоедание, потери воды с мочой, испражнениями, через кожу, легкие, срыгивание, высыхания пуповины.
6. Транзиторная лихорадка.
В дни МУМТ на 3-4 день наблюдается подъем температуры до 39-40 0 С, держится 3-4 часа и мало отражается на состоянии ребенка. Объясняется недостаточным поступлением воды при высоком содержании белка в молозиве, несовершенством терморегуляции и перегреванием. Назначается достаточное питье: 5% раствор глюкозы, физиологический раствор, раствор Рингера, воды 50 мл/кг
7. Мочекислый инфаркт почек
. На 3-4 день жизни у половины новорожденных с максимальным
снижением массы выделяется большое количество мочекислых солей. Цвет мочи коричневый. Это связано с распадом клеточных элементов, повышением основного обмена, сгущением крови. Длится в течение 2-х недель. Лечения не требует.
8. Физиологическая альбуминурия
– увеличение содержания белка в моче может быть обусловлено повышенной проницаемостью капилляров. Вследствие этого в первые 2 дня жизни мочеиспускание происходит лишь 4-5 раз в сутки, в последующие дни частота мочеиспусканий увеличивается, достигая к 10 дню 20-25 раз в сутки.
9. Транзиторный катар кишечника
(физиологическая диспепсия новорожденных или переходный катар кишечника). Расстройство стула наблюдается у всех новорожденных в середине первой недели жизни из выделений зародышей эпителия пищеварительного тракта, околоплодных вод. После него появляется переходный стул, который богат слизью, водянистый, иногда пенистый, негомогенный по консистенции (т.е. с комочками), а по окраске участки темно-зеленого цвета чередуются с зеленоватыми, желтыми и даже беловатыми. Через 2-4 дня стул становится гомогенным по консистенции кашицеобразным, по окраске желтый.
Морфологическая и функциональная характеристика:
Голова новорожденного относительно велика.
Она составляет ¼ общей длины тела, а у взрослого 1/8. Лицевая часть черепа сравнительно небольшая. Открыты некоторые швы (сагиттальный и др.). Открыт большой родничок, он имеет форму ромба и ширина его около 20 мм. Малый родничок открыт у 25% новорожденных (состояние и размер родничков имеет большое диагностическое значение). Шея у новорожденных короткая и поэтому кажется, что голова у них расположена прямо на плечах.
Конечности относительно короткие
– 1/3 общей длины тела; разница в длине верхних и нижних конечностей почти отсутствует. Конечности располагаются близко к туловищу и согнуты в локтевых и коленных суставах.
Кожа новорожденного
– гладкая, эластичная, богата водой. Поверхностно расположенная сеть капилляров придает ей красноватый цвет. Кожа только что родившегося ребенка покрыта первородной сывороткой смазкой серовато-белого цвета, которую легко удалить при помощи небольшого количества растительного масла или при первом купании. Часто кожа покрыта нежным пушком-лануго, особенно у недоношенных. Сальные железы хорошо развиты,
потовые — слабо. Через кожу ребенок получает первые ощущения тепла и холода, соприкосновения и боли. Она является хорошим органом дыхания. Выделительная способность кожи хорошо выражена. Защитная функция кожи новорожденных вначале еще недоразвита, поэтому она часто служит входными воротами инфекций. Бледный, цианотичный, желтый, желтовато-зеленый или сероватый цвет кожи говорит о болезни ребенка. Подкожно-жировой слой, как правило, хорошо развит, хотя и существуют индивидуальные различия. Из-за
относительно большего содержания стеариновой и пальмитиновой кислот подкожно-жировой слой значительно плотнее у новорожденных, чем у детей старшего возраста.
Слизистые в период новорожденности нежные, но сухие из-за недостаточного количества желез в них. Эластичная ткань развита слабо и характеризуется обилием кровеносных и лимфатических сосудов. Этим и объясняется их розово-красный цвет.
Мышечная система развита сравнительно слабо
. Мышечные волокна тонкие. Мышцы у н/р составляют 23% общего веса тела, а взрослых 42%. После рождения раньше всего развиваются мышцы шеи и значительно позднее мышцы тела и конечностей. Сразу посте рождения мышцы ребенка вялые (гипотония), а затем наступает их гипертония. Это объясняется особенностью нервной системы новорожденных. Раздражения не достигают коры головного мозга,
задерживаясь в более низко расположенных центрах.
Костная система
новорожденных содержит меньше плотных веществ и больше воды. Кости мягкие, эластичные, с большим количеством кровеносных сосудов. В большей своей части по строению они близки к хрящевой ткани. Зрелость плода иногда определяют по наличию или отсутствию некоторых точек окостенения, рентгенологически
Органы дыхания.
Как и все остальные системы, органы дыхания в момент рождения еще не достигли своего полного развития. Нос новорожденного мал, с мягкими хрящами и узкими ходами. Слизистая носа нежна, отечна, затрудняет дыхание. Слезо-носовой канал широк. Слезные железы функционируют с первого дня рождения, но совсем слабо. Новорожденный обычно плачет без слез. Евстахиева труба коротка и широка, расположена горизонтально, и поэтому при воспалении носа инфекция из носоглотки легко распространяется к среднему уху.
Глотка, гортань, трахея и бронхи узкие, с мягкими хрящами. Гортань расположена несколько выше, чем у взрослых. Это обстоятельство и особый наклон полости рта дают возможность пище беспрепятственно спускаться под вход дыхательного горла, таким образом, ребенок может спокойно дышать во время сосания. Легкие плотные, богаты кровеносными сосудами и бедны эластической тканью.
С первым вдохом воздух втягивается в легкие новорожденного, и кровь устремляется в их кровеносные сосуды. Наполняются мелкие кровеносные сосуды легочных долей. Легкие приобретают пористую структуру, и ребенок начинает дышать
самостоятельно. Дыхание новорожденного отличается неритмичностью. Частота дыхательных движений от 40 до 60 в минуту.
Сердечно-сосудистая система.
До родов плод получает кислород через плаценту. Кровь, движущаяся в артериальной системе плода, представляет собой смесь венозной крови и артериальной, окисленной в плаценте. После рождения ребенка в сердечно-сосудистой системе наступают сложные изменения. Приток плацентарной крови прекращается, начинается легочное дыхание. Элементы эмбрионального кровообращения – Аранциев проток, Боталов проток, овальное окно – постепенно закрываются, а позднее облитерируются .
Сердце новорожденного относительно больших размеров.
Мышечные волокна нежные и короткие. Соединительная и эластическая ткань слабо развиты. Сердце занимает более высокое и почти горизонтальное положение. Сердечный толчок определяется на уровне IV межреберья на ½ -1 см кнаружи от сосковой линии.
Частота пульса колеблется от 120 до 140 ударов в минуту.
Артериальное давление – 45 мм рт ст, в последующие дни оно достигает 60-80 мм.
Низкое давление объясняется широким просветом кровеносных сосудов. У новорожденных кровеносные сосуды хорошо развиты, но проницаемость капилляров повышена.
Органы пищеварения.
В период новорожденности пищеварительный аппарат ребенка приспособлен лишь для усвоения грудного молока. Правильному акту сосания содействуют некоторые особенности строения полости рта. Полость рта у новорожденного небольшая. Жевательные мышцы развиты хорошо, язык относительно большой, но короткий и широкий. В толще щек хорошо выражены жировые комочки Биша, которые вместе с большим языком создают условия для выделения грудного молока. Вдоль альвеолярных отростков имеется
валикообразное утолщение, а на слизистой оболочке губ имеется поперечная исчерченность. Это способствует лучшему охватыванию соска при сосании. Слюноотделение до 3-х месяцев незначительное. В 3-4 месяца слюнные железы становятся вполне развитыми, и у детей наблюдается физиологическое слюнотечение. Т.к. способность глотать слюну еще не выработалась. Обилие кровеносных сосудов и сухость слизистых полости рта у
детей раннего детского возраста (РДВ) способствует легкой ее ранимости. Поэтому в первые месяцы жизни недопустимо протирание полости рта, т.к. можно повредить слизистую оболочку.
Пищевод у детей РДВ относительно длиннее, чем у взрослого и имеет воронкообразную форму, слизистая сухая, нежная, богата кровеносными сосудами. Желудок у детей первого года жизни лежит горизонтально, после того как ребенок начинает ходить, желудок занимает вертикальное положение. Широкий вход в желудок замыкается не полностью, что нередко является
причиной срыгивания детей. Емкость желудка у новорожденного 30-35 мл, у недоношенных с массой тела менее 800 г, объем желудка при рождении 3 мл; к году увеличивается в 10 раз (250-350 мл), к 8 годам-1000 мл.
Секреторные железы выделяют желудочный сок, содержащий все ферменты, как у взрослого, но меньшей активности. Кишечник у грудного ребенка относительно велик, его длина в 6 раз превышает длину тела, а у взрослого длина кишечника превышает длину тела лишь в 4 раза. У детей легко возникает перистальтика кишок, особенно при дефектах вскармливания, что обуславливает более частые расстройства пищеварения. Важной особенностью
кишечника ребенка грудного возраста является повышенная проницаемость ее стенки. Поэтому при многих заболеваниях токсины легко проникают в кровь и обуславливают токсикоз. Сразу после рождения кишечник стерилен. Спустя несколько часов он заселяется микрофлорой. В разных отделах пищеварительного тракта она различна. В полости рта она обильна и разнообразна. В желудке и верхних отделах тонкого кишечника микробов
очень мало, в толстом кишечнике микробов содержится в огромном количестве. Основным микробом кишечника детей, находящихся на грудном вскармливании, является бифидобактерии и в небольшом количестве энтерококки и кишечные палочки. По мере перехода детей на смешанное питание число бифидобактерий уменьшается и микрофлора становится такой же как у взрослых (т.е. преобладает кишечная палочка и энтерококк). При вскармливании ребенка коровьим молоком преобладает кишечная палочка. Положительное значение микрофлоры: 1) защитные, антитоксические свойства, т.е. может подавлять, уничтожать патогенные и
гнилостные микробы; 2) участвует в синтезе 9 витаминов (В1, В2, В6 и др.); 3) обладает ферментными свойствами. Отрицательным моментом является то, что при определенных условиях кишечные палочки приобретают патогенные свойства и могут являться причиной различных заболеваний.Толстая кишка у детей 1 года недоразвита, относительно короткая, слабо фиксирована слизистая оболочка, что является причиной ее выпадания при запоре, крике, кашле у ребенка.
Поджелудочная железа (pancreas) к рождению анатомически сформирована, но в первые 3 месяца снижена активность ферментов, участвующих в пищеварении крахмала, белка, жира. В 3-4 года активность ферментов достигает уровня свойственного ферментам взрослого человека.
Печень у новорожденных большая и занимает все правое подреберье. Нижний край печени можно
прощупать у детей до 7 лет. Но функция печени, которая обеспечивает нейтрализацию токсических веществ, несовершенна, этим объясняется более тяжелое течение заболеваний, выраженную интоксикацию у детей РДВ.
Мочеполовая система.
Почки выводят из организма обработанные продукты обмена. После рождения почки работают усиленно из-за интенсивного основного обмена. Почки у новорожденного располагаются относительно низко – верхний полюс на уровне XI ребра, нижний – на уровне V поясничного позвонка. Мочеточники извилисты, широки, длина их 6-7 см.
Мочевой пузырь располагается высоко. Вместимость 50-80 мл.
Мочеиспускательный канал имеет хорошо развитые эпителиальные складки и железы. Длина у мальчиков 5- 6 см, у девочек – 2-2,5 см. в первые три дня после рождения бывает 4-5 мочеиспусканий в сутки. В начале второй недели число мочеиспусканий доходит до 15-25 раз. Высокое содержание уратов вызывает иногда боли при мочеиспускании.
Эндокринная система.
Данные о функции эндокринных желез в период новорожденности очень скудны. Несмотря на то, что их секреторная деятельность начинается сразу после рождения, гормоны выделяются в ограниченном количестве. Это компенсируется гормонами, полученными и получаемыми новорожденными от матери.
В период новорожденности особое значение имеет вилочковая железа и щитовидная железа. Эти две железы последовательно вступают в действие, как факторы роста. Особое значение имеют и надпочечники.
Нервная система.
Головной мозг относительно больших размеров – 350-400 г. Кора больших полушарий относительно тонкая. Серое вещество мозга недостаточно ограничено от белого. Ганглиевые клетки слабо дифференцированы. Намечены большие борозды мозга, но они не всегда ясно выражены и вообще не глубокие. Кора головного мозга после рождения функционирует слабо. Отмечается недостаточная ее возбудимость и быстрая
утомляемость. Нижестоящие отделы мозга частично замещают ее функции. Для всех жизненно важных процессов особое значение имеет подворье, хорошо развитое у новорожденных. Вследствие недоразвития ЦНС у новорожденных появляются безусловные (врожденные) рефлексы, которые после первых месяцев жизни не могут быть получены – сосательный, глотательный рефлексы, хоботковый, хватательный (р. Робинзона) рефлексы, а также рефлексы обхватывания (р. Моро) и ползания (р. Бауэра) и др. На основе безусловных рефлексов идет формирование условных рефлексов.
Такие рефлексы как сухожильные и коленные, как правило, могут быть вызваны в период новорожденности и остаться на всю жизнь.
Рефлексы – это закономерные ответы организма, осуществляемые при посредстве ЦНС на внешние и внутренние раздражители.
Спинной мозг к моменту рождения имеет сравнительно хорошо законченное строение и функциональную зрелость.
Движения новорожденных нескоординированы, непрерывны (атетозоподобны)
Органы чувств.
Характерной особенностью периода новорожденности является несовершенство органов чувств. Уровнем развития органов чувств определяются этапы социальной адаптации.
Осязание. Дети с рождения обладают достаточной чувствительностью. Новорожденный более чувствителен к холоду, чем к теплу.
Слух. Ухо новорожденного морфологически достаточно развито. В среднем ухе содержится эмбриональная соединительная ткань, которая исчезает к концу 1 месяца жизни. На сильные звуковые раздражители ребенок вздрагивает, поворачивает голову на звук со 2-ой недели жизни.
Зрение. В первые дни после рождения у детей высокая степень дальнозоркости (плохо видит
близкорасположенные предметы). Для новорожденных характерна умеренная фотофобия, глаза почти всегда закрыты, зрачки сужены. Около 2-х недельного возраста ребенок начинает фиксировать взгляд. Нередко у новорожденного бывает косоглазие, нистагм (дрожание глазных яблок), которое проходит спустя две недели.
Обоняние. Резкие запахи воспринимает уже в 1-ые дни жизни.
Вкус. Плод и недоношенный ребенок хорошо реагирует на подслащенную воду, негативно на соленное и горькое.
Психомоторное развитие ребенка к концу периода новорожденности проявляется следующим:
младенец способен фиксировать взгляд на заинтересовавшем его объекте, следить за его движением, а также смотреть на источник звука. Дети первого месяца жизни фиксируют взгляд на лицах, на контрастных точках, следят за движением или изменением интенсивности освещения предметов, которые находятся в поле зрения. При вертикальном положении может на мгновение удерживать голову. Таким образом «ведущие линии» развития
, т.е. функциональные системы, которые наиболее бурно развиваются в период новорожденности, это:
Сенсорное развитие – анализатор слуха «Ас» и анализатор зрения «Аз»;
Движения – общие «До».
Физическое развитие.
Масса тела новорожденного за 1-ый месяц увеличивается на 600-800 г.
Длина тела – увеличивается на 1,5-2 см.
Окружность головы – увеличивается на 2 см.
Оценка антропометрических данных осуществляется с помощью центильных таблиц.
Центиль, т.е. процент.
Социальное развитие.
Ребенок, родившись, попадает в социальную обстановку, в которой он уже на некоторое время становится центром внимания, олицетворяя собой надежды и опасения родителей. Возникновение чувства близости между родителями и ребенком состоят из эмоциональных уз и обязанностей и характеризуют семейные взаимоотношения. Утрата взаимопонимания может быть причиной эмоциональных расстройств у ребенка, а также препятствием к достижению ребенком своего потенциального уровня интеллектуального или социального развития.
Облегчает установление взаимоотношений то обстоятельство, что уже в первые минуты жизни
малыш реагирует преимущественно на фигуры, напоминающие лицо человека. В первые недели жизни ребенок воспринимает окружающий мир преимущественно через осязание. Прикосновение к мягкий, теплой коже матери закладывает основы навыков общения с миром. Во время
кормления грудью ребенок не просто насыщается, но и обретает спокойствие. Физический контакт с матерью возникает у ребенка, когда она берет его на руки и прижимает к груди. Помимо осязания, у новорожденных хорошо развито чувство гравитации. Когда мать носит ребенка в
платке или рюкзаке за спиной, ребенок, постоянно покачиваясь, быстро успокаивается. Подобный эффект возникает, когда малыша кладут в колыбель, которая создает у ребенка впечатление присутствия матери.
У рожденного малыша за определенный период развиваются отличительные особенности, при помощи которых он начинает адаптационный период к новой полноценной жизни.
Меняется масса, оттенок кожного покрова, температурные показатели, цвет половых органов, стул. Наблюдаются и иные проявления. Период их относительно мал, не более четырех недель. Наверное, по этой причине его принято считать переходным. В это время проявляются все анатомо - физиологические особенности новорожденного ребенка .
К проявлению анатомо - физиологическим особенностям новорожденного ребенка можно отнести основные признаки:
- кожа – отличается упругостью и эластичностью, легко ранима. При рождении имеет бледно-синюшный оттенок, с первыми вдохами постепенно становится розовой;
- волосы –покров в виде тонких волосков на теле, понемногу исчезающий в течении первых двух недель. На головке волосы достигают двух сантиметров, ресницы и брови еле заметны глазу. Ногти, как правило, сформированы почти полностью;
- голова и лицо – на долю головы выпадает четвертая часть всего тела новорожденного, связано это с развитием мозга. Форму имеет различную – сплющенную, круглую. На головке бывает родничок – мягкий участок черепа. Как правило, он зарастает к двум годам. Лицо малыша обычно вполне симметрично по форме;
- нос – размеры его небольшие, носовые ходы узкие, слизистая очень нежная. Иногда у рожденных может быть насморк. В этом случае необходимо обязательно проконсультироваться у врача;
- глаза – при рождении они закрыты, цвет их ясный, зрачки круглой формы, голубоватого оттенка белки. Железы слез не развиты полностью, поэтому первое время малыш рыдает без слез. А вот недельки через три – пожалуйста;
- уши – раковина уха вполне твердая;
- грудная клетка – размер ее на первом этапе меньше головного сантиметра на три, форма напоминает бочонок, реберные кости расположены горизонтально, грудная клетка имеет симметричные размеры. Встречаются дефекты, которые нуждаются в хирургическом вмешательстве;
- половые органы – у здоровых мальчишек яички располагаются в мошонке, головка члена спрятана под крайней плотью. У девочек большие половые губы закрывают малые;
- сердце и система кровообращения – при начальных вдохах малыша кровеносная система преображается, сердце имеет учащенное биение. Сердечная масса увеличивается до года, частота пульсации понижается;
- дыхание – при первом вдохе воздух как бы раскрывает легкие малыша, ритм дыхания не равномерный, постепенно стабилизируется, дыхательный ритм колеблется от 30 до 50 вдохов в минуту;
- система пищеварения – сначала ребенок питается исключительно молоком матери, со временем начинает принимать соки, творожную массу и каши. Кишечник всасывает питательные вещества достаточно активно, поэтому на 1 кг веса грудник употребляет в 2 раза больше еды, чем обычный взрослый человек;
- мочегонная система –вместительность мочевика увеличивается, количество испусканий мочи медленно сокращается, достигая не более 15 раз за сутки;
- нервная система – проявления наблюдаются с самого начала. Реакция на свет, плач при чувстве голода или других раздражающих факторов, реакция на приближение кого-либо – первые признаки.
В первую неделю самостоятельной жизни у новорожденного появляется сильно выраженная вкусовая функция. Подслащенная пища его успокаивает, горечь или соль вызывают беспокойную реакцию, переходящую в плач. Хорошо развивается и обоняние. Зрение реагирует на яркий свет, предметы различаются чуть позже, на втором месяце. Слух снижен, реагирует только на громкие звуки. Органы выделения начинают работать самостоятельно, частота стула достигает 4-5 раз за сутки. Мочится малыш еще чаще. Нормальная работа кишечника и почек является подтверждающим фактором того, что развитие организма происходит правильно.
В начальном периоде жизни необходимо следить за двигательной активностью малыша, когда он спит. При дыхании он может вздрагивать, Желательно на время сна пеленать не очень туго. Мышечная активность малыша полностью зависит от температурного режима в комнате. Чем больше он отличается от температуры тела, тем активнее функционируют мышцы, обеспечивая правильное развитие организма.
Говоря об особенностях грудничков, следует учитывать, доношенным недоношенным новорожденный ребенок появился на свет. Сейчас, когда современная неонатология достигла самого передового уровня, врачи выхаживают даже тех малышей, которые появились на свет намного раньше положенного срока, с критически низкой массой тела. В этом материале пойдет речь об анатомо-физиологических особенностях новорожденных детей: особенно эта информация будет полезна и молодым родителям, и тем, кто только задумывается о будущем расширении семьи.
Новорожденный ребенок не только выглядит иначе, чем взрослый, но и имеет множество отличий от него в строении и работе различных органов и систем. С течением времени эти отличия сглаживаются.
Новорожденным считается ребенок с момента рождения до 4-х недель. Новорожденные бывают доношенными, недоношенными и переношенными Доношенные дети рождаются в срок с 38-й и 42-ю неделю беременности, недоношенные – с 28-й по 38-ю неделю беременности, переношенные – позже 42-й недели беременности.
Как же выглядит новорожденный ребенок, появившийся на свет в срок, и чем отличается от него малыш, не пожелавший задерживаться в материнской утробе?
Средняя масса, длина тела и другие внешние признаки доношенного новорожденного ребенка
Здоровый доношенный новорожденный ребенок уже подготовлен к жизни. Чтобы определить его жизнеспособность, сразу после его рождения врачи проводят осмотр и определяют несколько основных показателей.
Нормальная масса тела здорового доношенного новорожденного - от 2500 до 4500 г, средний вес - 3400 г. Нормальная длина тела - от 46 до 56 см, средняя длина тела доношенного новорожденного - 50 см. Нормальной окружностью головы считается от 32,8 до 37,3 см, средней - 35 см.
Некоторые результаты, полученные при рождении, могут измениться. Например, вес уже на следующий день может снизиться, потеря составит до 10 % от веса при рождении.
Окружность головы, наоборот, может увеличиваться, так как в процессе рождения кости черепа частично находят друг на друга, чтобы облегчить прохождение ребенка по родовым путям, а после рождения встают на нужное место.
Новорожденный обладает определенным набором врожденных рефлексов, которые помогают ему питаться и ориентироваться в окружающем мире.
Также внешними признаками доношенного новорожденного ребенка являются умение с первых дней жизни сосредоточивать взгляд на неподвижном объекте, хорошо двигать ручками и ножками, быстро находить и активно сосать грудь. В целом за период новорожденности (первый месяц жизни) ребенок прибавляет в весе в среднем 600-800 г, вырастает на 3-4 см. К концу месяца он бодрствует до 4-5 часов в сутки, хорошо фиксирует взгляд на предметах, пытается улыбаться; лежа на животике, приподнимает голову. Этот навык необходимо тренировать, перед каждым кормлением выкладывая его на несколько минут на живот. Для дальнейшего гармоничного развития нужно ласково разговаривать с малышом в периоды его бодрствования, петь детские песенки. При этом можно ходить по комнате, чтобы он учился следить за подвижными объектами. Рекомендуется покупать ему крупные, яркие, но не пестрые погремушки и подвешивать их над кроваткой на расстоянии около 70 см от груди малыша, чтобы он рассматривал их и старался дотянуться.
На этих фото показано, как выглядит новорожденный ребенок, появившийся на свет в срок:

Признаки недоношенного новорожденного ребенка
Недоношенным новорожденным считается ребенок, который родился в период между 28-й и 37-й неделями развития, с массой тела 1000-2500 г и ростом 35-46 см. Чем раньше до положенного срока родился малыш, тем более заметны его отличия от доношенного младенца.
Причинами недоношенности могут быть рождение двойни, возраст матери меньше 18 и больше 35 лет, ее недостаточное питание и заболевания, в том числе инфекционные (сифилис, герпес, цитомегаловирусная инфекция, даже ), стресс, профессиональные вредности, злоупотребление алкоголем и курение, пороки развития плода, различные внутриутробные заболевания плода, патология беременности, токсикозы.
Недоношенные дети в первое время довольно заметно отличаются от доношенных как по внешнему виду, так и по функциональным признакам.
Как же выглядят недоношенные дети при появлении на свет? Внешними признаками недоношенного новорожденного являются:
1. У недоношенных слой подкожно-жировой клетчатки развит в меньшей степени или полностью отсутствует, поэтому такие младенцы выглядят очень худенькими, иногда похожи на морщинистых старичков.
2. Одна из анатомо-физиологических особенностей недоношенных новорожденных – непропорционально большая голова при слишком коротких и тонких ножках. Дело в том, что на том сроке беременности, когда родился малыш, все дети выглядят именно так. Это один из этапов нормального развития плода.
3. Мозговой отдел черепа больше лицевого , большой родничок имеет большие размеры, швы между костями черепа открыты.
4. Густые пушковые волосы покрывают всю поверхность тела, и даже лицо.
5. Ещё одна особенность недоношенных новорожденных – мягкие, податливые, плотно прижатые к черепу ушки.
6. У девочек большие половые губы не закрывают полностью половую щель, у мальчиков яички не опущены в мошонку.
Есть значимые отличия в работе различных органов и систем организма недоношенного ребенка, связанные с их недостаточной зрелостью. Степень выраженности этих признаков недоношенного ребенка зависит от срока беременности, в который малыш родился. Особое значение при уходе за недоношенным ребенком имеют незрелость дыхательной, пищеварительной систем и системы терморегуляции. В связи с этими отличиями есть некоторые особенности домашнего ухода за недоношенными малышами. Если ребенок родится глубоко недоношенным, то после рождения его помещают для выхаживания в специальную камеру - кувез (инкубатор). В ней поддерживаются определенные температура и влажность, имитирующие внутриутробные условия. Малыша кормят в особом режиме, защищают от попадания инфекции, и таким образом он растет и развивается до тех пор, пока не сможет существовать в обычных условиях. Сроки пребывания в кувезе зависят от степени недоношенности и общего состояния младенца. Наиболее крепкие находятся там от нескольких часов до 2-4-х дней. Малышей с массой при рождении менее 1500 г выхаживают в кувезе 8-14 дней, а от 1500 до 1750 г - 8 дней. После этого их переводят в отделение для недоношенных. Детей массой более 2000 г дольше наблюдают в роддоме в специальных отделениях, и если они чувствуют себя нормально, их отпускают домой.
Посмотрите на фото, как выглядят недоношенные дети, рожденные раньше срока:


АФО кожи и подкожной клетчатки у новорожденного ребенка
В момент появления на свет кожа новорожденного ребенка покрыта толстым слоем особого вещества - так называемой сыровидной смазки, в состав которой входят преимущественно жир и холестерин. Эта смазка выполняет защитную функцию и несколько облегчает рождение ребенка.
Толщина кожи младенца значительно меньше, чем у взрослого человека. Она настолько тонкая и так богата мелкими кровеносными сосудами, что кажется прозрачной и розоватой.
Она более светлая, что связано с недостаточной еще выработкой пигмента - меланина. Кожа новорожденного очень уязвима для внешних неблагоприятных воздействий, болезнетворных микроорганизмов. Однако уже в течение первого месяца жизни кожа приобретает устойчивость к неблагоприятным внешним влияниям.
Кожный покров выполняет защитную функцию для всего организма, однако в связи с особенностями строения эта функция выражена слабее. Кожа ребенка более ранимая, легко инфицируется при проникновении через микроповреждения бактерий. На коже младенца часто возникают опрелости, потертости от избытка влаги (промокшие подгузники, чересчур тепло одет) и слишком грубой одежды.
Кроме того, у новорожденных очень велика роль кожи как органа чувств. Ведь именно посредством контакта кожи малыша с телом матери формируется тесная взаимосвязь между ними, происходит узнавание малышом своей матери. Новорожденные дети очень интенсивно дышат через кожу, выделяют довольно большой объем продуктов обмена веществ. Поэтому очень важно следить за кожей малыша, содержать ее в чистоте и здоровом состоянии.
Подкожно-жировая клетчатка ту новорожденного младенца также имеет свои особенности. Ее количество занимает большую долю в общей массе тела, чем у взрослого. Это необходимо организму ребенка для защиты от неблагоприятных внешних условий, в том числе и от переохлаждения.
К моменту рождения подкожная жировая клетчатка преимущественно распределена на груди, спине, конечностях и лице. Анатомо-физиологическими особенностями (АФО) кожи и подкожной клетчатки у новорожденных является то, что частично они представленч так называемой бурой жировой тканью. При ее сгорании в организме в процессе обмена веществ образуется большое количество тепла, необходимого для согревания тела малыша.
С возрастом состав и распределение в организме жировой ткани меняются, постепенно приближаясь к таковым у взрослого.
Волосы новорожденного имеют вид нежного пушка, иногда покрывающего все тело. В течение первого месяца жизни эти волоски выпадают и заменяются постоянными.
АФО костно-мышечной системы у новорожденных детей
Имеет свои анатомо-физиологические особенности (АФО) и костно- мышечная система новорожденных: масса мышечной ткани младенца по отношению к общей массе тела значительно меньше по сравнению с взрослым человеком. Распределение ее в организме также особое: большая часть мышечной ткани приходится на мышцы туловища, меньшая - на мышцы конечностей. Поэтому новорожденный ребенок кажется существом с очень большим животом и головой и тонкими ручками и ножками. Постепенно это соотношение костно-мышечной системы у новорожденных меняется, мышцы конечностей тренируются, и строение тела приближается к взрослому.
У новорожденных повышен тонус мышц, сгибающих конечности, поэтому в первое время их ручки и ножки находятся преимущественно в согнутом состоянии, ребенок как бы по привычке сохраняет внутриутробную позу.
Мышцы шеи в первое время практически не развиты, поэтому новорожденный не удерживает головку. Движения рук и ног беспорядочные, размашистые.
Костная ткань новорожденного содержит небольшое количество солей, поэтому кости малыша непрочные, гибкие и легко искривляются при неправильном уходе.
В течение первого года жизни полностью меняется структура костной ткани, поэтому в этот период она очень чувствительна к нарушениям питания, двигательной активности, мышечному тонусу ребенка.
Особенностью черепа малыша является наличие родничков - неокостеневших участков черепа. Различают два основных родничка и несколько малых. К основным относятся передний (большой) и задний (малый) родничок. Большой родничок находится надо лбом ребенка, в месте соединения лобных и теменных костей. Он имеет вид ромба и размеры от 1,5х 2 до 3 х 3 см и закрывается полностью к 1-1,5 годам. Малый родничок расположен в затылочной области на месте соединения теменных и затылочной костей. Он имеет вид треугольника и закрывается на 1-2-м месяце жизни младенца.
Позвоночник новорожденного прямой и не имеет физиологических изгибов, свойственных позвоночнику взрослого. Шейный изгиб формируется после того, как ребенок начинает держать голову. Грудной изгиб начинает формироваться в 6-7 месяцев, когда ребенок уже может сидеть. Поясничный начинает складываться с 9-12 месяцев, когда ребенок учится ходить. В целом формирование позвоночника заканчивается примерно к 20-ти годам.
АФО и особенности дыхательной и нервной системы новорожденного
Дыхательная система новорожденного, как и все прочие, несовершенна. Нос у новорожденного ребенка мал, его полости недоразвиты, а носовые ходы узкие. Слизистая оболочка носа очень тонкая, нежная, богата кровеносными сосудами, и поэтому при различных вирусных дыхательных инфекциях (ОРВИ) слизистая носа быстро становится отечной, выделяется большое количество слизи, что еще больше затрудняет дыхание малыша. Одна из особенностей дыхательной системы новорожденного ребенка - слишком короткие голосовые связки, поэтому голос у малышей обычно высокий.
Дыхание ребенка поверхностное и происходит преимущественно за счет диафрагмы, поскольку межреберные мышцы, поднимающие и опускающие ребра во время дыхания, еще недостаточно развиты. Из-за анатомо-физиологических особенностей (АФО) дыхательной системы новорожденного дыхание у ребенка легко нарушается. Также это может быть вызвано чересчур тугим пеленанием, запорами, скоплением в кишечнике газов, так как эти явления ограничивают подвижность диафрагмы.
Кроме того, дыхание новорожденного более частое - около 40-60 дыхательных движений в минуту, и частота еще повышается при самой небольшой нагрузке и при заболеваниях. Учитывая особенности дыхательной системы новорожденного ребенка, постарайтесь свести к минимуму риск возникновения простудных заболеваний.
Нервная система к моменту рождения еще недостаточно зрелая. Хорошо развиты нервные центры головного мозга, отвечающие за работу сердечно-сосудистой, дыхательной, пищеварительной систем, т. е. обеспечивающие существование новорожденного ребенка. Центры высшей нервной деятельности (речи, письма, мышления) практически отсутствуют. Нервная система новорожденного обеспечивает безусловные врожденные рефлексы, а уже со второй недели жизни участвует в образовании условных рефлексов.
Запомните: плач младенца не всегда означает недовольство, но почти всегда - потребность. Ведь только в контакте с другими людьми ребенок чувствует себя комфортно. Если с ним общаются, берут на руки, разговаривают, делают что-то для него, значит, его любят.
АФО и особенности сердечно-сосудистой и иммунной системы новорожденного
Сердечно-сосудистая система новорожденного также имеет свои особенности. Соотношение массы сердца и массы тела у новорожденного несколько больше, чем у взрослого. Сердце у новорожденных расположено в грудной клетке более высоко и почти горизонтально. Его форма шарообразная, тогда как у взрослых больше напоминает каплю. Из-за особенностей сердечно- сосудистой системы пульс у новорожденного значительно чаще, чем у взрослого, что связано в первую очередь с более интенсивным обменом веществ в организме ребенка.
В первые месяцы жизни малыша частота его пульса составляет 120-140 ударов в минуту, а при кормлении и плаче она увеличивается до 160-200 ударов. После того как ребенок начинает активно и много ходить, частота пульса заметно снижается.
В силу анатомо-физиологических особенностей (АФО) сердечно-сосудистой системы новорожденного артериальное давление младенца в первые дни жизни составляет в среднем 66/36 мм рт. ст., а к концу первого месяца жизни - 80/45 мм рт. ст. Затем на протяжении 2-3-го года жизни ребенка величина его артериального давления увеличивается наиболее значительно.
Некоторые факторы иммунитета плод получает через кровь матери, часть - с молозивом или вырабатывает сам. При хорошем уходе ребенок первые полгода жизни не болеет, так как его защищают материнские антитела. Однако при встрече с сильными болезнетворными микроорганизмами или при проблемах со здоровьем малыш заболевает, поскольку в целом его иммунная система еще несовершенна.
АФО и особенности пищеварительной системы у новорожденных
Многие органы пищеварительной системы новорожденного еще недостаточно развиты к моменту появления на свет. В то же время на нее приходится очень большая нагрузка в связи с высоким обменом веществ в детском организме. Поэтому даже небольшие нарушения диеты и режима питания кормящей грудью матери приводят к расстройству пищеварения у младенца.
Язык новорожденного относительно большой. В целом строение его полости рта приспособлено для сосания: на поверхности губ есть небольшие возвышения, так называемые подушечки, в толще щек располагаются специальные скопления жировой ткани - комочки Биша. Одна из особенностей пищеварительной системы у новорожденных – недоразвитость слюнных желез, поэтому в первое время слюны у ребенка выделяется очень мало.
Мышцы, закрывающие место перехода пищевода в желудок, развиты недостаточно, поэтому у малышей часто возникают срыгивания. Для того чтобы их избежать, рекомендуется после кормления подержать малыша 15-20 минут в вертикальном положении, прислонив его головку к груди матери. Желудок также развит недостаточно к моменту рождения. В первый день жизни ребенка его вместимость составляет всего 7 мл, на 4-е сутки она увеличивается до 40-50 мл, а к 10-му дню составляет уже 80 мл.
Ещё одна анатомо-физиологическая особенность (АФО) пищеварительной системы новорожденного ребенка – недостаточное развитие толстого кишечника, особенно мышц его стенки. Поэтому пища продвигается по нему замедленно, и новорожденных нередко мучает скопление в кишечнике газов и вздутие живота - метеоризм. Нередко у малышей по той же причине бывают запоры.
В первые 1-3 дня жизни ребенка его стул довольно специфический. Он называется «меконий» и состоит в основном не из пищи, а из попавших в желудок и кишечник еще до рождения околоплодных вод, слизи, желчи. Он представляет собой вязкую грязно-зеленую массу без запаха.
Появление мекония является очень важным признаком правильности формирования и проходимости желудочно-кишечного тракта и оценивается врачами в роддоме.
Если в эти сроки меконий не появляется, значит, у ребенка есть порок развития желудочно-кишечного тракта, требующий немедленного хирургического вмешательства.
В первые дни жизни кишечник новорожденного заселяется пищеварительной микрофлорой, налаживается работа пищеварительных желез, и характер стула меняется. Теперь это масса желтоватого цвета, состоящая из слюны, пищеварительных соков и остатков пищи. Особенность пищеварительной системы новорожденного ребенка такова, что при грудном вскармливании стул ребенка практически не имеет запаха.
Другие особенности новорожденных детей
Мочеполовая система. К моменту рождения ребенка его почки, мочеточники и мочевой пузырь сформированы достаточно хорошо, хотя и малого размера, однако во время появления на свет ребенок испытывает стресс, который приводит к снижению работы мочевыделительной системы в первые дни жизни.
Одна из физиологических особенностей новорожденного заключается в том, что на протяжении первой недели жизни ребенок мочится всего 5-6 раз в сутки. Со второй недели состояние мочевыделительной системы постепенно приходит в норму, и количество мочеиспусканий составляет уже 20-25 в сутки, объем выделяемой мочи небольшой из-за малого объема мочевого пузыря.
Наружные половые органы сформированы. Признаком доношенного новорожденного мальчика является опущение яичек к моменту рождения в мошонку, у девочек большие половые губы прикрывают малые.
Органы чувств. В первые дни зрение, слух и обоняние новорожденного почти не работают. В этот период ребенок познает мир только через осязание, вкус и температурную чувствительность. В первые 2 месяца у младенца не вырабатывается слезная жидкость, поэтому новорожденный плачет без слез.
Кроветворение. Образование новых клеток крови у новорожденного происходит очень активно. У него, как и у взрослых, основным кроветворным органом является красный костный мозг. Кроме того, в организме новорожденного имеется несколько дополнительных очагов кроветворения - это печень, селезенка и лимфатические узлы. В связи с выполнением этой функции селезенка имеет довольно большие размеры.
Обмен веществ. Одна из особенностей новорожденного ребенка – очень интенсивный обмен веществ. У младенцев повышена потребность в углеводах как источнике энергии, а также в жирах. Высока и потребность в жидкости, которую они в первые месяцы жизни полностью удовлетворяют за счет потребления материнского грудного молока или искусственных питательных смесей.
3. Анатомо-физиологические особенности новорожденных. Уход за новорожденными.
Кожа - нежная, бархатистая на ощупь, эластичная, розовая, могут быть остатки пушковых волос на спине и плечевом поясе. Ее богатство сосудами и капиллярами, слабое развитие потовых желез и активная деятельность сальных приводят к быстрому перегреванию или переохлаждению ребенка.
У него легко ранимая кожа, что также важно учитывать, т.к. при неправильном уходе появляется опрелость, через поры легко проникает инфекция и возникают гнойнички. На затылке, верхних веках, между бровями могут быть синюшного или красноватого цвета пятна, вызванные расширением сосудов (телеангиоэктазии), или точечные кровоизлияния.
Иногда на крыльях и спинке носа имеются желтовато-белые узелки (милиа). Все эти явления исчезают в первые месяцы жизни. В области крестца также может быть скопление кожного пигмента, т.н. «монгольское пятно». Оно остается заметным в течение долгого времени, иногда всей жизни, однако не является признаком каких-либо нарушений. Волосы у новорожденного длиной до 2 см, брови и ресницы почти незаметны, ногти доходят до кончиков пальцев.
Подкожно-жировая клетчатка - хорошо развита, более плотная, чем станет в дальнейшем - по химическому составу в ней преобладают сейчас тугоплавкие жирные кислоты.
Костная система - содержит мало солей, придающих ей прочность, поэтому кости легко искривляются при неправильном уходе за ребенком. Младенческая особенность - наличие в черепе неокостеневших участков - т.н. родничков. Большой, в виде ромба, расположен в области соединения теменных и лобных костей, размеры 1,8-2,6 × 2 - 3 см. Малый, в форме треугольника, находится в месте схождения теменных и затылочной костей и у большинства детей при рождении закрыт.
Такое мягкое соединение костей черепа имеет практическое значение, когда головка проходит по узким родовым путям. Ее закономерная деформация в вытянутую «грушу» не страшна и не должна вызывать «паники». Правильные очертания - вопрос времени. Не должна пугать родителей и бросающаяся в глаза несоразмерность частей тела младенца. Действительно, голова выглядит слишком крупной, потому что на 1-2 см больше окружности груди, руки гораздо длиннее ног.
Существующая диспропорция тоже дело времени, которое исправит все. Грудная клетка бочкообразная: ребра расположены горизонтально, а не наклонно, как в будущем. Состоят в основном из хряща, так же как и позвоночник, который не имеет пока физиологических изгибов. Им предстоит сформироваться позже, когда ребенок начнет сидеть и стоять.
Мышечная система - преобладает их повышенный тонус - руки согнуты в локтях, ноги прижаты к животу: поза утробная по сохранившейся инерции. Шея не держит головы - мышцы у нее некрепкие. Ручками и ножками дитя «сучит» непрерывно, но цленаправленные движения и двигательные навыки придут со зрелостью нервной системы.
Органы дыхания - слизистые оболочки дыханительных путей нежные, содержат большее количество кровеносных сосудов, поэтому при инфекциях, чаще вирусных, быстро развивается отечность, выделяется большое количество слизи, что сильно затрудняет дыхание. Ему препятствует и анатомическая узость носовых ходов новорожденного, а также его трахеи (дыхательного горла) и бронхов.
Слуховая, или евстахиева, труба шире и короче, чем у детей старше возрастом, что облегчает проникновение инфекции и развитие отита (воспаление среднего уха). Но зато никогда не бывает воспаления лобной пазухи (фронтита) и гайморовой, или верхнечелюстной, пазухи (гайморита), т.к. они еще отсутствуют. Легкие недостаточно развиты, дыхание поверхностное и в основном осуществляется за счет диафрагмы - мышцы, расположенной на границе грудной и брюшной полостей.
Поэтому дыхание легко нарушается при скоплении газов в желудке и кишечнике, запорах, тугом пеленании, оттесняющих диафрагму вверх. Отсюда пожелание - следить за регулярным опорожнением кишечника, не пеленать ребенка слишком туго. Так как при своем поверхностном дыхании младенец не получает достаточного количества кислорода, он дышит часто. Норма 40-60 вдохов-выдохов в минуту, но такая частота увеличивается даже при незначительной нагрузке. Поэтому обращать внимание надо в первую очередь на одышку, которая сопровождается ощущением нехватки воздуха и может быть признаком заболевания.
Сердечно-сосудистая система - с появлением на свет у новорожденного происходят изменения в системе кровообращения, вначале функциональные пупочные сосуды и вена прекращают свою деятельность, а затем и анатомические - закрываются внутриутробные каналы кровотока.
С первым вдохом включается в работу малый круг кровообращения, проходя по которому кровь насыщается в легочной ткани кислородом. Частота пульса 120-140 ударов в минуту, при кормлении или плаче увеличивается до 160-200 ударов. Артериальное давление в начале первого месяца 66/36 мм. рт.ст., а к концу его - 80/45 мм рт.ст..
Пищеварительная система - незрелая в функциональном отношении, и так как у новорожденных повышен обмен веществ, несет большую нагрузку - незначительные погрешности в диете кормящей грудью матери и режиме питания ребенка могут вызвать расстройство пищеварения (диспепсию). Слизистая оболочка рта богата кровеносными сосудами, тонкая, нежная, легко ранима.
Язык большой. На слизистой оболочке губ имеются т.н. «подушечки» - небольшие беловатые возвышения, разделенные полосками, перпендикулярные длиннику губы (валики Пфаундлера-Люшка); слизистая оболочка образует складку вдоль десен (складка Робена-Мажито); упругость щекам придают т.н. комочки Биша - располагающиеся в толще щек скопления жировой ткани.
Они имеются как у здоровых, так и у рожденных с гипотрофией - расстройством питания, сопровождающимся снижением массы тела. С переходом гипотрофии в тяжелую форму организм теряет практически всю жировую ткань, кроме комочков Биша. Пищеварительные железы, в том числе слюнные, еще не развились: слюны в первые дни выделяется очень мало.
Мышцы, перекрывающие вход из пищевода в желудок, тоже недоразвиты - это влечет частые необильные срыгивания. Для предотвращения его после кормления надо подержать ребенка минут 20 на руках, вертикально, прислонив к груди. Вначале желудок вмещает около 10 мл жидкости, к концу первого месяца его емкость возрастает до 90-100 мл.
Мышцы кишечника еще мало тренированы и продвижение пищи по нему замедлено. Поэтому новорожденных так мучают скопления газов, образующихся при переваривании молока и вздутия живота - метеоризм. Нередки запоры. Испражнения в первые 1-3 дня жизни (называются «меконий») имеют характерную вязкую консистенцию темно-зеленого цвета, запаха практически нет. Меконий образуется из околоплодных вод, слизи, желчи, которые попадают в желудок икишечник плода.
По наличию этих выделений в первые часы после рождения судят об отсутствии у ребенка пороков в развитии пищевода, желудка, кишечника, заднепроходного отверстия. Непроходимость органов требует немедленного хирургического вмешательства.В течение первых 10-20 часов жизни кишечник ребенка почти стерилен, затем начинается заселение его бактериальной флорой, необходимой для переваривания пищи.
Меняется и вид испражнений - появляется кал - масса желтой окраски, состоящая на 1/3 из слюны, желудочного, кишечных соков и на 1/3 из остатков пищи. В этом заметна и работа пищеварительных желез. Самая из них большая, являющаяся также защитным барьером организма на пути токсических соединений - печень - относительно велика у младенцев. Но у здоровых край печени может выступать из-под самого нижнего ребра (на границе груди и живота) не более чем на 2 см.
Мочеполовая система - к моменту рождения почки, мочеточники, мочевой пузырь сформированы достаточно хорошо. Однако сильный стресс, испытанный ребенком во время родов, кратковременно нарушает обмен веществ. В зонах, где образуется моча, происходит отложение кристаллов мочевой кислоты и первые несколько дней функция почек несколько снижена.
Ребенок мочится всего 5-6 раз в сутки. Со 2-й недели обмен веществ постепенно стабилизируется, число мочеиспусканий увеличивается до 20-25 раз в стуки. Эта частота нормальная для первых месяцев, учитывая сравнительно небольшой объем и недостаточную растяжимость стенок мочевого пузыря. Наружные половые органы сформированы. У мальчиков яички чаще всего опущены в мошонку, если же находятся в нижней части живота, то могут опуститься самостоятельно в первые 3 года. У девочек большие половые губы прикрывают малые.
Обмен веществ - повышена потребность в углеводах, усилено всасывание жиров и их отложение в тканях. Водно-солевой баланс легко нарушается: суточная потребность в жидкости - 150-165 мл /кг.
Кроветворение - у новорожденных основной очаг кроветворения - красный костный мозг всех костей, дополнительные - печень, селезенка, лимфоузлы. Селезенка по величине приблизительно равна ладони самого ребенка, нижний край ее находится в проекции левой реберной дуги (самое нижнее выступающее ребро на границе груди и живота). Лимфатические узлы, как правило, при осмотре выявить не удается, защитная функция их снижена.
Эндокринная система - надпочечники во время родов несут наибольшую из всех желез нагрузку и часть их клеток погибает, что определяет течение некоторых пограничных состояний. Вилочковая железа, играющая защитную роль, при рождении относительно велика, впоследствии уменьшается в размерах.
Щитовидная и околощитовидные железы, гипофиз продолжают развиваться после рождения. Поджелудочная, участвующая в пищеварении и принимающая участие в обмене углеводов (вырабатывает гормон инсулин) к моменту рождения функционирует хорошо.
Нервная система - незрелая. Извилины головного мозга едва намечены. Сильнее развиты в тех отделах, где находятся жизненно важные центры, отвечающие за дыхание, работу сердца, пищеварение и т.д. В младенческом возрасте спят большую часть суток, просыпаясь только от голода и неприятных ощущений. Врожденные рефлексы, такие, как сосательный, глотательный, хватательный, мигательный и др., выражены хорошо, а к 7-10 дню жизни начинают складываться т.н. условные рефлексы, реакция на вкус пищи, определенную позу, обычно связанную с кормлением, к его часу ребёнок скоро начинает просыпаться сам.
В норме у здоровых новорожденных вызываются следующие основные рефлексы периода новорожденности:
1. Сосательный - на раздражение губ путем прикосновения ребенок отвечает сосательными движениями.
2. Ладонно-ротовой рефлекс Бабкина - при надавливании на ладони ребенка большими пальцами он открывает рот и слегка сгибает голову.
3. Ладонный хватательный рефлекс Робинсона - при вкладывании в руку ребенка пальца происходит сжатие кисти и ребенок плотно охватывает палец.
4. Рефлекс Моро - при ударе по поверхности, на которой лежит ребенок или дуновении в лицо руки ребенка разгибаются в локтях и отводятся в стороны (I фаза) с последующим «обниманием» туловища (II фаза).
5. Рефлекс опоры и автоматической ходьбы - ребенка берут под мышки и ставят вертикально, поддерживая пальцами заднюю часть головы. При этом его ножки поначалу сгибаются, а затем происходит выпрямление ножек и туловища. При небольшом наклоне вперед ребенок делает шаговые движения (автоматическая ходьба).
6. Рефлекс ползания Бауэра - в положении ребенка на животе к его согнутым ножкам приставляют ладонь и ребенок начинает ползти, выпрямляя ноги и отталкиваясь.
7. Защитный рефлекс новорожденного - в положении на животе ребенок поворачивает голову в сторону (защита).
8. Рефлекс Галанта - штриховыми движениями пальца раздражается кожа вдоль позвоночника сверху вниз. В ответ ребенок изгибает туловище в сторону раздражения.
Органы чувств - в первые недели органы обоняния почти не ощущают запаха, разбудить может только чрезвычайно громкий звук, побеспокоить лишь слишком яркий свет. Неосмысленный взгляд ребенка не задерживается на чем-либо, у многих наблюдается физиологическое косоглазие, обусловленное слабостью глазных мышц, непроизвольные движения глазных яблок - нистагм.
До 2 месяцев он плачет без слез - слезные железы не вырабатывают жидкость. Ему помогают познавать мир пока лишь вкусовые ощущения, осязание и температурная чувствительность. Но про двухмесячного уже не скажешь, что он «слеп и глух». Верная примета - упорно смотрит на звонкую яркую погремушку.
Иммунитет - некоторые факторы, выполняющие защитную роль в организме, вырабатываются еще внутриутробно. Часть иммунных веществ ребенок получает от матери с молозивом, в котором их концентрация очень высока, и с грудным молоком, где их содержание намного ниже, но в достаточном количестве. Но в целом иммунная система несовершенна, ребенок раним в плане инфекции.
Процедуры ухода за ребенком до года
Мероприятия ухода за новорожденным можно условно разделить на ежедневные и еженедельные. Но при необходимости, нужно выполнять эти процедуры чаще, чтобы новорожденный ребенок чувствовал себя комфортно.
Ежедневный уход за новорожденным
Последовательно выполняйте следующие процедуры:
Умывание лица теплой кипяченой водой. Лицо можно протирать рукой, а можно использовать ватные шарики. Одновременно проводится протирание ушных раковин;
Обработка глаз. Проводится с помощью ватных шариков, которые смачиваются в кипяченой воде. Если Вы заметили, что глаз стал загрязнятся больше обычного, можно использовать раствор фурацелина (1:5000 аптечной заготовки). Существует мнение, что глазки можно протирать крепким чаем. Если Вы решили промывать чаем, то обязательно проследите, чтобы на ватном шарике не было чаинок, они могут привести к раздражению глаз. Промывание проводиться от наружного угла глаза к внутреннему. Для каждого глаза используйте отдельный ватный шарик;
Кожные складки можно смазать стерильным вазелиновым или растительным маслом;
Обработка пупочной ранки;
Чем меньше ребенок тем чаще необходимо его подмывать, а именно, следует это делать после каждого мочеиспускания и дефекации. Подмывать нужно проточной водой, а не в коем случае не в тазике или в ванночке, так как это увеличивает риск загрязнения и инфицирования мочеполовых путей. Правила подмывания сводятся у следующему:
девочек подмывают спереди назад;
подмывание проводят рукой, на которую направляется струя теплой воды(37-38 С);
прежде чем начать подмывание ребенка, обязательно проверьте температуру воды (сначала подставляйте свою руку, а только потом ребенка).
После подмывания на пеленальном столике, чистой пеленкой промокательными движениями осушите кожу малыша. Затем, складки кожи смажьте ватным тампоном смоченным стерильным растительным маслом (для этого так же можно использовать детский крем).
Ежедневный уход нужно выполнять по утрам.
Еженедельный уход за ребенком до года
Носовые ходы прочищают ватными жгутиками. Лучше их приготовить из стерильной ваты. Техника: ватный жгутик смачивают в стерильном вазелиновом или растительном масле. Вводят в носовой ход на глубину не более чем 1-1,5 см и вращательными движениями очищают изнутри наружу. Правый и левый носовые ходы очищают отдельными жгутиками. Не следует слишком долго и часто проводить эту процедуру. Не используйте для этого плотные предметы, в том числе спички и ватные палочки. Это может привести к травматизации слизистой оболочки;
Наружные слуховые проходы очищают вращательными движениями с помощью сухих ватных жгутиков;
Слизистые оболочки полости рта протирать не следует, так как они очень легко травмируются;
Обрезание ногтей. Удобнее пользоваться ножницами с закругленными концами или щипчиками для ногтей;
Билет 27
Тема: Антенатальный и неонатальный период
Антенатальный период
Антенатальный (или внутриутробный) период длится 280 дней от момента зачатия до наступления родов или 38-42 недели (1 неделя = 7 дням).
Подразделяют на 2 стадии:
Эмбриональная - происходит формирование всех органов и систем;
Плацентарная - осуществляются интенсивные процессы созревания и дифференцировки всех тканей, увеличение длины и массы плода.
В течение этого периода возможно влияние неблагоприятных факторов на плод, приводящее к неправильному развитию органов и тканей, преждевременным родам, внутриутробной гипотрофии.
Для предупреждения негативного воздействия проводятся мероприятия по антенатальной охране, осуществляемые акушерской и педиатрической службой.
После постановки беременной на учет в женской консультации, передается информация в детскую поликлинику, которая проводит плановые родовые патронажи.
1-ый родовой патронаж проводится оптимально в сроки 8-12 недель.
Цель: обеспечение максимально комфортных и безопасных условий для развития плода.
При 1-ом дородовом патронаже выявляются неблагоприятные факторы, которые могут негативно повлиять на плод, и составляется план мероприятий по охране плода.
Беременная, у которой выявлены факторы риска, ставится на учет для контроля, наблюдения и оказания ей помощи.
2-ой дородовый патронаж проводится в сроке 30-32 недели, т.е. при выходе женщины в декретный отпуск.
Цель : подготовка беременной и ее семьи к появлению новорожденного.
В антенатальный период проводятся следующие обязательные мероприятия:
1. Медико-генетическое консультирование семей, отягощенных наследственными заболеваниями.
2. Обязательная 3-кратная (а по необходимости - и более) ультразвуковая диагностика беременных в сроки 6-12 недель, 14-20 недель, 26-32 недели.
3. Проведение специальных исследований по показаниям. Например: первобеременным 35 и более лет - определение сывороточных белков-маркеров ряда заболеваний, микроскопия амниотической жидкости и т.д
С первыми признаками родовой деятельности начинается интранатальный этап, и женщина поступает в родильный дом.
Для определения внутриутробного возраста ребенка введено понятие “гестационный возраст” . Недели гестации отсчитываются от первого дня последней менструации. В зависимости от срока гестации новорожденные подразделяются на:
Доношенных, родившихся при сроке гестации 38-42 недели;
Недоношенных, родившихся при сроке менее 37 недель гестации;
Переношенных, родившихся при сроке более 42 недель гестации.
С рождения ребенка начинается неонатальный период.
Неонатальный период
Период новорожденности длится с момента первого вдоха ребенка до 28 дня жизни.
В этот период начинает функционировать легочное дыхание, второй круг кровообращения. Все функции организма находятся в состоянии неустойчивого равновесия, адаптационные механизмы легко нарушаются, что существенно отражается на общем состоянии новорожденного. Идет интенсивное развитие анализаторов, прежде всего - зрительного, начинают развиваться координационные движения, образуются условные рефлексы.
Новорожденный, родившийся в сроке 38-42 недели, с массой тела 2501 г и более, длиной тела 46 см и более, считается доношенным.
В первую минуту жизни состояние новорожденного ребенка оценивается по шкале Верджинии Апгар . Определяется пять важнейших признаков, каждый из которых получает оценку от 0 до 2 баллов.
Шкала Апгар
| Признак | Оценка в баллах | ||
| Частота и ритм сердцебиений | отсутствует | 100 и менее в 1 минуту | более 100 в 1 минуту |
| Характер дыхания | отсутствует | крик слабый; редкие, нерегулярные вдохи | громкий крик; ритмичное дыхание 40-60 в минуту |
| Мышечный тонус | отсутствует | конечности слегка согнуты; слабый | активные движения, конечности согнуты |
| Рефлекторная возбудимость (реакция на носовой катетер) | отсутствует | слабая (гримаса) | хорошо выражена (кашель, чихание) |
| Цвет кожных покровов | синюшная или бледная | розовое тело, (акроцианоз) | розовая и тела и конечностей |
Здоровые дети оцениваются в 8-10 баллов.
В конце 5-ой минуты состояние ребенка повторно оценивается по шкале Апгар (при необходимости - каждые 5 минут до 20-ой минуты), что в динамике позволяет определить компенсаторные возможности организма ребенка.
Оценивается степень зрелости новорожденного - это состояние, характеризующее способность органов и систем к обеспечению внеутробного существования. Устанавливается по комплексу внешних и функциональных признаков.
1. Внешние (анатомические) признаки:
Длина тела от 48 до 56 см (в среднем 51-53см);
Масса тела от 2800 до 6000 г (в среднем 3200-3500 г);
Массо-ростовой коэффициент от 60 до 65 (частное от деления массы в граммах на рост в сантиметрах);
Пропорции тела:
a) туловище длиннее, чем ноги;
b) окружность головы равна или больше окружности груди на 1-2 см;
c) руки длиннее ног;
d) ширина размаха рук меньше длины тела;
e) длина головы составляет ¼ длины тела;
Кожа розовая, чистая, бархатистая, покрыта сыровидной смазкой;
Подкожно-жировой слой развит хорошо, выражен равномерно;
Большой родничок открыт (в 15% случаев - открыт и малый родничок);
Кости черепа, хрящи носа, ушей - плотные;
Пупочное кольцо расположено посредине живота;
Ногтевые пластинки полностью покрывают ногтевые фаланги пальцев;
Пушковый покров (лануго) расположено только на головке, на плечиках, между лопатками;
Половая щель у девочек закрыта и клитор не виден, т.к. большие половые губы прикрывают малые;
Оба яичка у мальчика опущены в мошонку.
2. Функциональные признаки:
Движения конечностей активны, хаотичны, конечности согнуты в суставах;
Тонус мышц повышен с преобладанием тонуса сгибателей;
Температура тела относительно устойчива и колеблется в пределах не более 0,5-0,6 о С в сутки;
Дыхание относительно стабильное, 40-60 в минуту, апноэ отсутствует;
Сердцебиение относительно ритмичное, стабильное 120-140 в минуту;
Рефлексы живые, симметричные, вызываются специфические рефлексы новорожденных.
Незрелый доношенный ребенок - развивающийся при неблагоприятном протекании беременности, что приводит к морфологической и функциональной недостаточности организма к жизни во внеутробных условиях.
Функциональная незрелость - неспособность поддерживать температуру тела при адекватной температуре окружающей среды; снижение рефлексов сосания и глотания, приступы апноэ и цианоза, отечность, бедность движений, гипотония, гипорефлексия, слабость эмоциональных реакций.
Анатомо-физиологические особенности органов и систем новорожденного ребенка.
Кожа новорожденного гладкая, бархатистая, эластичная, нежно-розового цвета. Роговой слой тонкий; эпидермис сочный, рыхлый.
Базальная мембрана развита слабо, вследствие чего связь эпидермиса и дермы очень слабая, поэтому при заболевании легко отделяется эпидермис от дермы. Базальный слой содержит мало меланина, вследствие чего кожа новорожденного более светлая.
Потовые железы - к рождению сформированы, но выводные протоки недоразвиты, закрыты эпителиальными клетками, поэтому до 1 месяца потоотделения не наблюдается.
Сальные железы - начинают функционировать внутриутробно; их секрет с клетками эпидермиса образует “творожистую смазку”, которая облегчает прохождение по родовым путям. На лице могут перерождаться в кисты, образуя бело-желтые образования - milia.
Волосы - отличаются отсутствием в них сердцевины, поэтому они легкие - “пушковые” (лануго). Располагаются на плечах, спинке, на голове новорожденного; разной длины и цвета и не определяют дальнейшую пышность волосяного покрова.
Подкожно-жировая клетчатка - начинает развиваться на 5-ом месяце внутриутробной жизни. У доношенного новорожденного жировой слой хорошо развит на щеках, бедрах, голенях, предплечьях и слабо - на животе. В грудной, брюшной полостях, забрюшинном пространстве скопление жировой ткани почти отсутствует.
Подкожно-жировая клетчатка у новорожденных сохраняет участки эмбриональной ткани, которая обладает жиронакапливающей и кровеобразующей функцией. Скопления подкожной клетчатки представлены бурой жировой тканью, обладающей функцией теплопродукции.
Функции кожи :
1. Защитная - несовершенна, т.к. кожа тонкая, нежная, легко ранимая.
2. Выделительная - развита хорошо, т.к. имеется большая площадь поверхности кожи с обильной васкуляризацией.
3. Терморегуляторная - развита недостаточно, т.к. из-за обильного кровоснабжения и большой поверхности кожи ребенок легко переохлаждается и перегревается.
4. Дыхательная - развита значительно лучше, чем у взрослых. Газообмен через кожу составляет 40% (у взрослых 2%), поэтому необходим тщательный уход за кожей и одежда должна соответствовать возрасту и погоде.
5. Восстановительная (регенераторная) - развита достаточно хорошо за счет обильного кровоснабжения и высокого уровня обменных процессов.
6. Витаминообразующая - развита хорошо. Под воздействием солнечных лучей в коже ребенка образуется витамин “D”, являющийся обязательным компонентом фосфорно-кальциевого обмена, который лежит в основе остеогенеза и ряда других процессов. Следовательно, пребывание на воздухе - обязательное условие нормального развития и роста ребенка.
Пупочная ранка - остается после отпадения пупочного остатка на 3-4-е сутки. Заживает к 7-10 дню жизни, эпителизируется к 3-4 неделям. Является основными входными воротами инфекции и требует тщательного ухода.
Костно-мышечная система.
Череп . Швы черепа широкие, закрыты не полностью. На месте стыка костей имеются роднички, прикрытые соединительно-тканной мембраной. Между лобными и теменными костями, в месте соединения венечного и стреловидного швов, имеется ромбовидный большой родничок . Его размер (расстояние между сторонами) от 3 до 1,5-2 см. К рождению у всех детей - открыт. Малый родничок расположен между теменной и затылочной костью, открыт у недоношенных детей и у 15% доношенных. Закрывается не позднее 4-8 недели после рождения. Стреловидный, венечный и затылочный швы открыты и начинают закрываться с 3-4 месячного возраста.
Функция родничка - способствовать приспособлению головки плода к размерам и форме родовых путей матери, путем конфигурации (захождением костей одна на другую), тем самым, защищая мозг ребенка от травмы.
Позвоночник новорожденного не имеет физиологических изгибов.
Грудная клетка - короткая и широкая, с горизонтально расположенными ребрами. Ребра содержат красный костный мозг.
Кости таза - относительно малы, форма напоминает воронку. Отличаются малой вместимостью.
Мышцы - развиты слабо. Мышечные волокна тонкие, с возрастом толщина их увеличивается. У новорожденного основная масса приходится на мышцы туловища, а не конечностей. До 3-4 месяцев характерен физиологический гипертонус мышц-сгибателей, поэтому возникает поза флексии (эмбриональная поза): голова слегка приведена к груди, руки согнуты в локтевых суставах и прижаты к боковой поверхности грудной клетки, кисти сжаты в кулачки, ноги согнуты в коленных и тазобедренных суставах.
Движения хаотичны, не скоординированы. По мере роста ребенка, крупные мышцы развиваются быстрее, чем мелкие.
Дыхательная система - несовершенна. На всем протяжении дыхательные пути относительно узкие, выстланы рыхлой слизистой оболочкой, имеющей обильное кровоснабжение. Слизистые железы сформированы, но функции их снижены, защитной слизи вырабатывается мало и содержание в ней секреторных иммуноглобулинов “А” - низкое. Поэтому слизистая относительно сухая, плохо защищена, т.е. легко ранима и склонна к развитию отека.
Верхние дыхательные пути недоразвиты.
Носовые ходы узкие, нижний носовой ход отсутствует, что приводит к быстрому нарушению носового дыхания даже при незначительном воспалении. Дыхание через рот у новорожденного невозможно из-за того, что большой язык оттесняет надгортанник кзади.
Придаточные пазухи носа развиты слабо или отсутствуют, поэтому синуситов у новорожденных практически не бывает. Глотка узкая и мала. Лимфоглоточное кольцо развито слабо. Но слуховая (евстахиева) труба, соединяющая ее со средним ухом, короткая и широкая, что способствует частому развитию такого осложнения, как отит. Гортань широкая, короткая, воронкообразной формы с отчетливым сужением в области подсвязочного пространства. Голосовые связки над гортанью короткие, голосовая щель между ними узкая. Эти особенности способствуют быстрому развитию стеноза гортани при ларингите. Трахея узкая, хрящи мягкие, податливы, могут спадаться и вызывать, так называемый - “врожденный стридор” - грубое храпящее дыхание и экспираторную одышку. Бронхи сформированы, хрящи мягкие, склонны к спадению. Правых бронх - продолжение трахеи, короче и шире левого, поэтому инородные тела чаще попадают сюда. Легкие богаты рыхлой соединительной тканью, малоэластичны, маловоздушны, богаты кровеносными сосудами, поэтому склонны к развитию отека, ателектазу (спадению альвеол) и эмфиземе (перерастяжению альвеол). Диафрагма расположена относительно выше, чем у взрослых, сокращения ее слабы.
Первый вдох новорожденного обусловлен раздражением дыхательного центра в связи со значительным снижением парциального давления кислорода и повышения парциального давления углекислого газа. Кроме того, резкое изменение температуры и влажности вследствие перехода от внутриутробного к внеутробному существованию, является дополнительным импульсом для дыхательного центра.
Для новорожденного характерен диафрагмальный тип дыхания: поверхностное, частое, аритмичное. Частота дыхания 40-60 в минуту; соотношение частоты дыхания и пульса (ЧДД: ЧСС) = 1: 2,5-3-3,5.
Похожая информация.